Kommunikation in der Intensivmedizin
Kommunikation auf der Intensivstation hat
höchste Priorität, sie ist buchstäblich lebensnotwendig.
Diesem hohen Kommunikationsbedarf stehen, wie kaum in einem anderen Bereich
der Medizin, zahlreiche Kommunikationshindernisse entgegen:
-
organische und seelische Auswirkungen und
Folgen
der Krankheit selbst,
-
therapiebedingte Kommunikationshindernisse
(Sedierung, Intubation, Beatmung)
-
Störungen im Beziehungsmuster zwischen
Patient und Behandlungsteam,
-
sprachliche Barrieren (Fachsprache,
ausländische Patienten)
-
Zeitdruck, Überbeanspruchung und
Ausbildungsdefizite
beim
Behandlungsteam.
Die vorrangigen Kommunikationsziele in
der Intensivmedizin lauten:
-
Orientierungsmarken setzen: Das heißt,
den Patienten über Ort und Zeit informieren, über Zweck und voraussichtliche
Dauer der Behandlung, über Name,
-
Rolle und Funktion der einzelnen Mitglieder
des Behandlungsteams;
-
Wiederherstellung des Selbstwertgefühls,
dessen
tiefgreifende Störung ein wesentliches Merkmal der Wirklichkeit des
Intensivpatienten ist;
-
Ängste verringern: Dominierend
sind Trennungs- und Verlustängste, Leidens- und Zukunftsängste;
-
kontaktive Angebote: Präsent sein,
Sicherheit signalisieren, Kontakte anbieten, nonverbale Signale verstehen
und geben;
-
Hoffnung geben; das "Prinzip Hoffnung"
darf niemals vernachlässigt werden, auch in den schwierigsten Situationen
ist der berühmte "Funke Hoffnung" zu begründen.
Und selbst in ausweglosen Situationen erfüllt
Kommunikation die Funktion des "Beistehens beim Untergehen" - und wird
dann zur wesentlichsten Form intensivmedizinischer Betreuung.
Zu den Todsünden der Kommunikation
in
der Intensivmedizin (und nicht nur dort) zählen alle sprachlichen
und nichtsprachlichen Äußerungen und Verhaltensweisen, die die
Verlorenheit und Anonymität des Patienten verstärken, die Störung
seines Selbstwertgefühls intensivieren, ihn verunsichern, zusätzliche
Ängste induzieren und Desinteresse an seinem Schicksal erkennen lassen.
Erfolgreiche Kommunikation in der
Intensivmedizin setzt in besonders hohem Maße die Fähigkeit
voraus, sich die 4 Botschaften des Sprechens (Information, Kontakt,
Appell und Selbstdarstellung) bewusst zu machen. Dabei kommt häufig
den Beziehungsaspekten (wie wir einander etwas mitteilen) größere
Bedeutung zu als den Inhaltsaspekten (was wir einander mitteilen). Kommunikation
zählt zu den Grundbedürfnissen des Menschen. Der Wunsch nach
Kommunikation ist daher gerade in Extremsituationen besonders stark ausgeprägt.
Kommunikation kann dann die Funktion des "letzten Ankers" haben, an dem
alles hängt und der alles hält.
Die Kommunikationswünsche des
Intensivpatienten sind aber nicht nur auf die aktuelle Situation und die
Zukunftsperspektiven ausgerichtet. Weil auf der Intensivstation das Leben
aktuell bedroht und der Tod greifbare Realität ist, besteht auch der
Wunsch, dieses möglicherweise zu Ende gehende Leben in der Rückschau
wenn nicht zu werten, so doch zu sichten. Solche Rückblenden in die
Lebensgeschichte stellen einen wichtigen Mechanismus zum Überstehen
der Akutsituation dar und fordern vom Behandlungsteam die Fähigkeit
des aktiven Zuhörens. Die in diesen Rückblenden manchmal geradezu
rührende Darstellung dessen, was der jetzt hilflose und ausgelieferte
Patient noch vor kurzem leisten und bewegen konnte, ist auch als Versuch
zur Stabilisierung des bedrohten Selbstwertgefühls zu verstehen.
Der Unerfahrene kann leicht unterschätzen,
wie viel schwerstkranke, scheinbar nicht mehr zur Kommunikation fähige
Patienten wenn nicht verstehen, so doch noch aufnehmen und registrieren
können. Deswegen ist verbale und nonverbale Zuwendung auch dann noch
sinnvoll, wenn der Patient keine gezielten Reaktionen mehr aufweist. Es
spricht vieles dafür, dass auch in diesen Situationen der Kommunikationsfluss
zwar nur einseitig verläuft, aber doch noch "ankommt".
Kommunikation zwischen Patient und
Behandlungsteam ist über 5 Wege möglich:
-
Wort,
-
Schrift,
-
Mimik,
-
Hautkontakt,
-
Symbole.
Besteht keine Kommunikationsbehinderung, so
läuft die Kommunikation über 10 Kommunikationskanäle ab.
Welche Störungen der Kommunikation speziell im Intensivbereich auftreten
können zeigen die folgenden Abbildungen.
Zehn Abbildungen: Die
Zeichnungen stammen aus Hannich/Wendt/Lawin: Psychosomatik in der Intensivmedizin,
Stuttgart 1983
Für den nicht mehr sprechfähigen,
also z. B. den intubierten Patienten ist die schriftliche Kommunikationsform
von
großer Bedeutung. Als Schreibmaterial kommen in erster Linie Filzstift
(keine Kugelschreiber) und Papier oder Tafel und Kreide in Frage. Untersuchungen
haben gezeigt, dass diese Kommunikationsmethode (Schreibwunsch äußern,
Schreibmaterial zureichen, schreiben lassen, Schrift entziffern) relativ
viel Zeit, im Durchschnitt 5 - 9 Minuten, benötigt.
Kommunikationstafeln,
die
immer wiederkehrende wichtige Bedürfnisse des Patienten enthalten
und von ihm nur durch Fingerhinweise auf das Wort "ja" oder "nein" zu beantworten
sind, können die Verständigung deutlich erleichtern. Selbst beim
sprechunfähigen und weitgehend bewegungsunfähigen Patienten können
beispielsweise noch Augenzeichen ausgemacht werden, die zumindest eine
Antwort nach ja oder nein erlauben, wie z. B. blinzeln = ja bzw. Augen
langsam zumachen = nein. Es ist selbstverständlich, dass in dieser
Situation nur geschlossene Fragen gestellt werden dürfen.
Schriftliche Äußerungen von
sprechunfähigen (meist intubierten oder beatmeten) Patienten auf Intensivstationen.
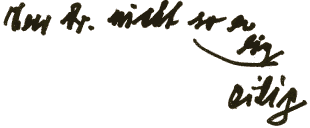 |
1. "Herr Dr., nicht so eilig." |
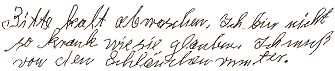 |
2. "Bitte kalt abwaschen. Ich bin nicht
so krank wie Sie glauben. Ich muss von den Schläuchen runter." |
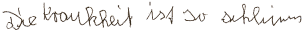 |
3. "Die Krankheit ist so schlimm." |
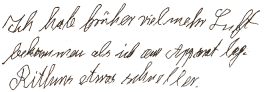 |
4. "Ich habe früher viel mehr Luft
bekommen, als ich am Apparat lag. Rhythmus etwas schneller." |
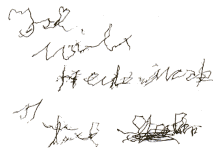 |
5. "Ich will heute noch sterben." |
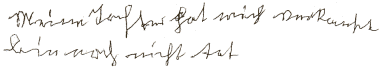 |
6. "Meine Tochter hat mich verkauft, bin
noch nicht tot." |
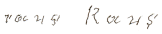 |
7. "Raus, raus." |
 |
8. "Ich bin im Mai und Juni auf der Inneren
Station gewesen, da wurde mir ein Herzkatheter vom Hals ins Herz gelegt.
Ferner bin ich pflaster- und spritzenempfindlich, ich musste dieserhalb
nach Essen in die Hautklinik. Vorübergehend. Es röchelt so im
Hals oder der Lunge, als wenn noch etwas darin wäre." |
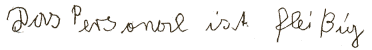 |
9. "Das Personal ist fleißig." |
Für das Gespräch zwischen Arzt
und Patient auf der Intensivstation gelten eine Reihe von einfachen
Grundregeln:
1. Grundregel: Den Patienten mit Namen
ansprechen und den eigenen Namen nennen.
Dazu ein ehemaliger Intensivpatient (G.
HENSEL): "Jedes Wort, das an den Patienten auf der Intensivstation gerichtet
wird, jedes Wort, und sei es noch so simpel, holt ihn aus dem Gefühl,
vereinsamt und verlassen zu sein. Und kein Wort hört der Patient so
gern wie seinen Namen. Obwohl es sich niemand gern eingesteht, jedem Menschen
ist sein Name in gewisser Weise heilig. Wird sein Name vergessen, verwechselt
oder verstümmelt, so trifft ihn dies wie eine körperliche Verletzung.
Dieses Gefühl verstärkt sich verständlicherweise noch in
der Extrem- bzw. Ausnahmesituation der Intensivstation. Wer mit Namen angesprochen
wird, ist kein "Namenloser" mehr, er ist keine Nummer, er wird als Individuum
behandelt, er bleibt nicht in einer beängstigenden Anonymität.
Hinzu kommt ein weiterer Aspekt: Gerade der hilflose Patient fürchtet
die Verwechslung ganz besonders: Denn die Angst, verwechselt zu werden,
gehört zu den Urängsten des Patienten."
Wird der Patient mit Namen angesprochen,
dann ist das für ihn ein Signal, dass man ihn als Person, seine speziellen
Probleme und seine spezifische Situation kennt. Durch das Nennen des eigenen
Namens und der Funktion können Arzt und Helfer wiederum ein Stück
Anonymität und Hintergrundangst abbauen. Das System der Intensivstation
mit ihrem hohen Personalaufwand, dem Schichtdienst und einem rasch wechselnden
Behandlungsteam erschwert die Orientierung in besonderem Maße. Bei
länger dauernder intensivmedizinischer Betreuung ist es sehr wichtig,
dass der Patient zumindest eine feste Bezugsperson aus dem Ärzteteam
und eine aus dem Pflegeteam dem Namen nach kennt.
2. Grundregel: Rasch die notwendigen
Orientierungshilfen geben.
Dazu gehört, dass der Patient ruhig
und unmissverständlich über Ort, Uhrzeit und Zweck der intensivmedizinischen
Betreuung informiert wird. Nirgendwo kann das Zeitgefühl des Patienten
so stark gestört sein wie in der Atmosphäre einer Intensivstation.
Manche Unruhezustände von Patienten, die auf einer subjektiven Verwechslung
von Tages- und Nachtzeit basieren, könnten durch diese einfachen Informationen
vermieden werden. Meist ist es medizinisch unbedenklich, dem Patienten
die eigene Uhr zu belassen; dennoch ist die Unsitte, Patienten auf der
Intensivstation alle "persönlichen Gegenstände" abzunehmen, weit
verbreitet.
Der Zweck der intensivmedizinischen Betreuung
soll möglichst einfach dargestellt werden. Dazu genügen Termini
wie "die Krankheit besser überwachen", "um Ihnen rasche Erleichterung
zu bringen", "die Krankheit möglichst optimal in den Griff zu bekommen"
usw. Auch sollte der Patient die voraussichtliche Dauer der Behandlung
erfahren. Ist diese noch nicht konkret abzusehen, so kann es dennoch hilfreich
sein, dem Patienten zu sagen, dass sein Aufenthalt "so kurz wie nötig"
sein wird.
Sehr wichtig ist es, den Patienten darüber
zu informieren, dass und inwieweit seine Angehörigen benachrichtigt
worden sind. Unklarheit in diesem Punkt wirkt besonders quälend und
beunruhigend. Eine Information wie: "Wir haben Ihre Frau angerufen und
ihr gesagt, dass bei Ihnen alles gut verläuft" ist Beruhigung im doppelten
Sinne.
3. Grundregel: Einfache und verständliche
Sprache.
Diese Regel gilt auf der Intensivstation,
wo die Auffassungsfähigkeit des Patienten oft durch die Schwere seiner
Erkrankung und durch therapeutische Maßnahmen eingeschränkt
ist, in besonderem Maße. Hier erhält jedes Wort ein eigenes
Gewicht, und jede unverständliche oder missverständliche Äußerung
kann intensive Angst induzieren. Es sollte selbstverständlich sein,
dass bei der Visite auf der Intensivstation nur zum und nicht über
den Patienten gesprochen wird. Das Sprechen über den Patienten,
noch dazu im medizinischen Fachjargon, verstärkt sein Gefühl
der Isolation, weckt neue Ängste und kann als Unsicherheit des Behandlungsteams
ausgelegt werden.
Bedside-Diskussionen lassen sich nicht
immer verhindern. Aber dann sollte man dem Patienten klar sagen, worum
es geht: "Was wir hier jetzt besprechen, ist keine Geheimnistuerei, sondern
wir überlegen, wie Ihre Behandlung möglichst optimal gestaltet
werden kann."
4. Grundregel: Erklären, was geschieht
und was geplant ist.
Jede noch so kleine Maßnahme (beispielsweise
Blutentnahme, ZVD messen) sollte dem Patienten, sofern er sie nicht kennt,
in groben Zügen erklärt werden. Dadurch werden Missdeutungen
und Missverständnisse reduziert und vermeidbare Ängste verringert.
Dass ein Patient wortlos zu einer Untersuchung gefahren wird, deren Zweck
und mögliche Bedeutung ihm nicht mitgeteilt wird, gehört zu den
kommunikativen Todsünden.
5. Grundregel: Positive Sprache.
Ängste, Resignation und Depression
bestimmen häufig die Verfassung des Patienten auf der Intensivstation.
Jede Information, die als "positive Nachricht" oder "gute Botschaft" formuliert
werden kann, ist daher besonders wichtig. Der Patient will nicht nur sehen,
sondern
auch hören, dass er aus der schlimmsten Gefahrenzone heraus
ist. Die Information muss keineswegs detailliert sein, sondern wirkt um
so überzeugender, wenn sie klar und einfach formuliert wird:
"Die Operation ist gut verlaufen."
"Die Röntgenaufnahme hat nichts Schlimmes
ergeben
"Ich bin mit dem bisherigen Verlauf bei
Ihnen sehr zufrieden."
Das Sprechen in Bildern ist manchmal besser
geeignet, den Trend im Krankheitsverlauf zu verdeutlichen, als langatmige
Erklärungen von Einzelbefunden. Sätze, wie: "Jetzt kommt Land
in Sicht" oder "Bald können Sie wieder Bäume ausreißen,
allerdings zunächst nur kleine", können häufig Fortschritte
überzeugender signalisieren als der Hinweis auf hämodynamische
oder biochemische Parameter.
Ähnlich wie in der Onkologie ist es
auch in der Intensivmedizin sehr wichtig, die sogenannten "kleinen Probleme"
des
Patienten ernst zu nehmen und sorgfältig zu berücksichtigen.
Denn die sog. kleinen Probleme können subjektiv quälender sein
als das medizinische Hauptproblem. Zum anderen muss der psychologische
Effekt berücksichtigt werden: Der Patient, der erkennt, dass man sich
um verhältnismäßig kleine Anliegen ebenso sorgfältig
kümmert wie um die anderen medizinischen Probleme, erlebt seine Situation
möglicherweise als weniger hoffnungslos. Das Berücksichtigen
der kleinen Probleme mindert den Druck der großen.
Ein ehemaliger Intensivpatient schildert
exemplarisch eine derartige Begebenheit: Neben ihm auf der Intensivstation
lag ein Italiener, der nichts von dem begriff, was um ihn und mit ihm geschah.
Das einzige Wort, das er ständig wiederholte und das zunächst
keiner richtig verstand, war: "Friedhof". Alles, was mit ihm geschah, erschien
ihm nur als ein weiterer Schritt näher zum Grab. Verschiedene Versuche
zur Beruhigung des von Angst überwältigten Patienten scheiterten.
Die Erlösung aus dieser quälenden Situation gelang erst, als
eine schlagfertige Schwester dem Italiener das Frühstück mit
den Worten hinschob: "Nix Friedhof, mangiare!" und der behandelnde Chirurg
sich auch noch nach der Qualität des Frühstücks erkundigte.
"Wenn", so dachte der italienische Patient wahrscheinlich, "der Arzt keine
größeren Sorgen hat, als wie mir das Frühstück schmeckt,
dann kann es um mich nicht ganz so schlimm bestellt sein."
6. Grundregel: Hoffnung geben.
Alles, was geeignet ist, die Hoffnung des
Patienten zu stärken, ist gerade auf der Intensivstation von besonderer
Bedeutung. Dazu gehört auch, dass noch so kleine Fortschritte nicht
nur registriert, sondern dem Patienten auch gesagt werden.
Bei Rückschritten oder ungünstigen Verläufen ist es aber
ebenso wichtig, die eigene Besorgtheit nicht erkennen zu lassen. Was der
Patient braucht, ist ein stabil und sicher wirkendes Behandlungsteam, das
im geeigneten Moment auch auf der Intensivstation mit Fröhlichkeit
und sogar einer Spur Humor reagieren darf.
Wenn der Patient über Sinnfragen,
"die letzten Dinge" oder auch über den Tod und Sterben sprechen möchte,
sollen diese Gespräche nicht abgewehrt werden.
Wann sonst, wenn nicht in der Extremsituation
der vitalen Bedrohung, sollte der Mensch sich Gedanken um Dinge machen,
die er meist ein Leben lang verdrängt? In diesen Gesprächen fällt
dem Arzt und seinem Team weniger die Aufgabe zu, Antworten auf Fragen zu
finden, die im Einzelfall nicht zu beantworten sind, sondern aktiv zuzuhören
und präsent zu sein (s. Kapitel "Sprechen über Gott?"  ). ).
Grundzüge der Gesprächsführung
bei Intensivpatienten
-
intensives kontaktives Angebot!
-
alle Kommunikationsmittel
nutzen (Wort, Schrift, Mimik, Hautkontakt, Symbole)
-
Orientierungshilfen anbieten
-
informieren (Ort, Zeit,
Team, Behandlung)
-
keine Ängste induzieren,
bestehende
Ängste abbauen
-
einfache, verständliche,
positive Sprache
-
zum Patienten, nicht
über
den
Patienten sprechen
-
Hoffnung geben
-
Selbstwertgefühl des
Patienten
stützen
-
Gesprächen über Sinnfragen
nicht ausweichen
|
|
Linus
Geisler: Arzt und Patient - Begegnung im Gespräch. 3. erw. Auflage,
Frankfurt a. Main, 1992
©
Pharma Verlag Frankfurt
Autorisierte
Online-Veröffentlichung: Homepage Linus Geisler - www.linus-geisler.de
|