|
Arzt und Patient
im Gespräch - der Schritt von der Theorie zum klinischen Alltag
Der Leser, der dem Autor bis hierher geduldig
gefolgt und nunmehr bereit ist, in Zukunft anders als bisher, nämlich
verstehend, mit seinen Patienten zu sprechen, wird sich möglicherweise
nicht ohne Beklemmung fragen, wie er unter dem Druck des ärztlichen
Alltags seinen guten Willen in die Wirklichkeit umsetzen soll. Möglicherweise
schwirren jetzt viele Begriffe noch ohne feste Ordnung und Zuordnung durch
seinen Kopf: geschlossene und offene Fragetechnik, aktives Zuhören,
Empathie, Wirklichkeit erster und zweiter Ordnung. Wahrscheinlich bewegt
ihn auch die Frage, ob bei allem guten Willen die zur Verfügung stehende
Zeit überhaupt etwas anderes zulässt, als so wie bisher mit seinen
Patienten zu sprechen.
Um die letzte Frage zuerst zu beantworten:
Das erfolgreiche, weil verstehende Gespräch zwischen Arzt und Patient
ist kein zeitraubendes Gespräch. Das Erfassen der individuellen Wirklichkeit
eines Patienten durch Empathie, die Fähigkeit zuzuhören, eine
richtige Gesprächstechnik und eine strukturierte Gesprächsführung
kosten nicht zusätzlich Zeit, sondern können Zeit sparen.
Der Weg aus der Theorie in den
klinischen Alltag lässt sich am besten systematisch in einzelnen
Schritten
gehen. Der folgende Vorschlag soll es dem Leser ermöglichen,
in 9 Schritten, deren Länge er selbst bestimmen mag, diese Strecke
zurückzulegen. Der Startpunkt ist eine selbstkritische Analyse
der Qualität und Effizienz seiner bisherigen Gespräche. Weitere
Etappen des Weges sind gesprächstechnische Lernprozesse, eine Neuorientierung
des eigenen Standorts sowie der Einstellung zum Patienten. Die letzte
Etappe ist die schwierigste, weil der Ballast alter Vorstellungen über
das Wesen der Wirklichkeit abgeworfen werden muss, um schließlich
zu erkennen, dass Kommunikation im eigentlichen Sinne zwischen Arzt und
Patient nur möglich ist, wenn es gelingt, eine gemeinsame Wirklichkeit
aufzubauen.
Wenn der Leser nunmehr bereit ist, sich
auf diesen Weg zu begeben, sollte er diese Aufgabe ruhig und gelassen angehen.
Alle Schritte lassen sich en passant im ärztlichen Alltag vollziehen
und bedürfen keines zusätzlichen Zeitaufwands. Und je weiter
der Leser auf diesem Weg vorankommt, um so mehr wird ihn das erfüllen,
was in seinen bisherigen Gesprächen meist Seltenheitswert hatte, nämlich
Freude.
Freude,
weil er erlebt, was sich mit dem wichtigsten, bislang aber meist vernachlässigten
ärztlichen Instrument bewegen lässt, mit der Sprache.
1. Schritt - Eine selbstkritische
Frage
Der 1. Schritt setzt ein gerütteltes
Maß an Fähigkeit zur Selbstkritik voraus. Er soll eine ehrliche
Antwort auf die Frage ermöglichen: Wie viele der Gespräche mit
meinen Patienten sind unbefriedigend - für den Patienten, für
mich selbst oder für beide? Die Arbeitslast des ärztlichen Alltags
ist häufig so groß, dass der Arzt schon froh ist, wenn er sein
Pensum überhaupt geleistet hat. Die Frage, ob all die Gespräche
auch noch dazu gute und für beide Gesprächspartner befriedigende
Gespräche waren, tritt dann leicht in den Hintergrund. Aber unbefriedigende
Gespräche lassen sich nicht sozusagen unter den Teppich kehren.
War der Patient unbefriedigt, so
kann sich dies in vielfacher Weise ausdrücken: Nur im Ausnahmefall
wird der Patient direkt sagen, dass er mit dem Gespräch nicht
zufrieden war. Durch nonverbale Kommunikation kommt dies möglicherweise
schon eher zum Ausdruck. Die Folgen eines unbefriedigenden Gesprächs
äußern sich sehr viel eher im Verhalten des Patienten:
Er reagiert mit Aggressionen, Ablehnung oder Ängsten. Er stellt immer
wieder die gleichen Fragen. Seine Compliance ist unbefriedigend. Er lehnt
sinnvolle Untersuchungs- und Behandlungsvorschläge ab. Er erweckt
den Eindruck, als verstände er uns nicht und als verstünden wir
ihn nicht. Er verhält sich "schwierig". Er kommt immer wieder mit
dem gleichen Anliegen. Er kommt nicht mehr wieder.
Natürlich gibt es Gespräche,
an deren Ende der Arzt ganz klar erkennt, dass das Gespräch
ein Fehlschlag war. Sehr viel häufiger aber wird ihm nur unbewusst
klar, dass er ein unbefriedigendes Gespräch geführt hat. Unbefriedigende
Gespräche wirken besonders belastend, sie erschöpfen leicht,
machen reizbar und aggressiv. Sie wecken den Wunsch, diesen Patienten möglichst
nicht so bald wiederzusehen. Kommt er wieder, lösen sie innere "Stoßseufzer"
und ein Gefühl der Ablehnung aus. Es bleibt nach dem Gespräch
ein schales Gefühl zurück, das Empfinden, dass das ganze Gespräch
ein Schlag ins Leere war. Es ist nichts bewegt worden, im Gegenteil, die
Situation hat sich festgefahren, oder das Gespräch hat eher neue Schwierigkeiten
auf den Plan gerufen als ursprüngliche beseitigt. Das für den
Arzt unbefriedigende Gespräch - und dies ist eine tückische Falle
- kann für den Patienten oberflächlich betrachtet, durchaus
zufriedenstellend gewesen sein, weil er vordergründig "ruhiggestellt
wurde" und gerade deshalb nicht bemerkt, dass die eigentlich anstehende
Problematik ausgeklammert, verschoben oder bagatellisiert wurde.
Fragen Sie sich nach jedem Gespräch
einige Tage lang so offen wie möglich: War es befriedigend oder unbefriedigend,
und wenn es unbefriedigend war, war es unbefriedigend für den Patienten,
für mich selbst oder für beide Gesprächspartner? Das Ergebnis
dieser "internen Analyse" kann für Ihre Motivation ausschlaggebend
sein, Ihre Gesprächsführung in Zukunft anders zu gestalten. Eine
weitere Möglichkeit, die Qualität der eigenen Gespräche
zu beurteilen, besteht darin, Mitarbeiter um offene Kritik zu bitten. Sehr
aufschlussreich können schließlich - wenn der Patient damit
einverstanden ist - Videoaufzeichnungen sein.
2. Schritt - Sich selbst
zuhören
Sich selbst zuhören ist ebenfalls ein
selbstkritischer Prozess, der Aufschlüsse darüber geben kann,
ob und wieweit die eigene Gesprächsführung und -technik verbesserungsbedürftig
sind. Beim kritischen Sich-selbst-Zuhören sollten Sie besonders auf
folgende Punkte achten: Ist meine Fragetechnik adäquat und
erfolgreich? Kommt in meinem Verhalten Empathie zum Ausdruck? Höre
ich
aktiv
zu? Lege ich Gesprächspausen ein, und bin ich in der Lage,
Pausen zu tolerieren und richtig zu interpretieren? Welche
Terrninologie
verwende ich? Befinden sich darunter "kommunikative Unverbindlichkeiten"?
Wie häufig verwende ich Man-Appelle, unbestimmte Einschränkungen,
Verallgemeinerungen, Es-Aussagen, Übertreibungen, Wir-Aussagen, Ja-aber-Formulierungen,
"Trojanische Pferde" oder sogenannte "Killer-Phrasen"? Ist meine Gesprächsführung
angsterzeugend?
Benutze ich Abweisungsstrategien (Ablenken,
Ausweichen, Bagatellisieren, Entmündigen)?
Neben diesen gesprächstechnischen
Aspekten ist die inhaltliche Analyse wichtig: Wird das Gespräch
der jeweils speziellen Zielsetzung gerecht? Beispiele: Gelingt es, den
Patienten zu motivieren? Zeigt der Patient Ängste, und ist das Gespräch
gegen seine Angst gerichtet? Wird der sogenannte schwierige Patient im
Gespräch angenommen? Liegt eine inhaltliche oder beziehungsmäßige
Konfliktsituation vor, und gelingt es im Gespräch, aus dem nichtlösbaren
Konflikt ein lösbares Problem zu machen? Berücksichtigt das Gespräch,
dass es sich um einen chronisch Kranken oder alten Menschen handelt? Berücksichtigt
das Visitengespräch die Belange von Team und Patient? Wird das Gespräch
den Kommunikationsbedürfnissen des Intensivpatienten gerecht? Ist
das Gespräch mit dem Todkranken oder Sterbenden seinem Wesen nach
wahrhaftig? Weicht das Gespräch bei eventuell auch nur indirekt gestellten
Fragen nach dem Sinn von Krankheit oder Sein, nach Gott oder dem "Drüben"
aus?
3. Schritt - Den Gesprächsrahmen
optimal gestalten
Oft ist der Wille zum guten Gespräch
vorhanden, aber der Gesprächsrahmen und die äußeren Umstände
stehen einem befriedigenden Gespräch im Wege. Die Erfahrung zeigt,
dass der Gesprächsrahmen in der Medizin, gleichgültig, ob in
der Praxis oder in der Klinik, nicht selten sträflich vernachlässigt
wird. Was sich keine Behörde, Bank oder Fluggesellschaft leisten dürfte,
ohne Schiffbruch zu erleiden, ist in der Medizin gang und gäbe. Der
Gesprächsrahmen ist aber wesentlich mitbestimmend, unter welchem "Stern"
das Gespräch steht und wie erfolgreich es verläuft.
Achten Sie daher auf folgende Punkte: Laufen
Ihre
Gespräche so ungestört wie möglich ab?
Werden Unterbrechungen durch Mitarbeiter, Telefon, Gegensprechanlage oder
andere Patienten unterbunden oder minimiert? Ist der Ort des Gesprächs
adäquat (keine Flurgespräche, kein "Zwischen-Tür-und-Angel-Syndrom")?
Stimmen Distanz und Sitzordnung? Ist der Zeitpunkt des Gesprächs
richtig gewählt (zum Beispiel kein Aufklärungsgespräch mit
dem Krebspatienten am Abend, keine Mitteilung eines positiven HIV-Testergebnisses
am Freitag)? Werden Hektik und erkennbarer Zeitdruck vermieden?
Stimmt das Gesprächsklima?
4. Schritt - Aktives Zuhören
und Spiegeln lernen
Ein wesentliches Merkmal des guten
Arztes ist eine gute Zuhörtechnik. Aktives Zuhören zählt
zu den wichtigsten ärztlichen Fähigkeiten im Gespräch mit
dem Patienten. Prüfen Sie zunächst, ob Sie generell ein guter
Zuhörer sind. Machen Sie sich bewusst, dass Sie durch aufmerksames
Zuhören oft mehr erfahren können als durch eine gute Fragetechnik.
Achten Sie auf Ihr Verhalten in Gesprächen:
Neigen Sie dazu, dem Patienten ins Wort zu fallen oder Sätze abzuschneiden?
Sind Sie in der Lage, mit Gesprächspausen richtig umzugehen?
Setzen Sie gesprächsfördernde Pausen (Entscheidungspausen, kommunikative
Pausen) genügend ein? Erkennen Sie die verschiedenen Ursachen gesprächshemmender
Pausen (Blockierungen)? Sind Sie in der Lage, Gesprächspausen oder
Schweigen auszuhalten?
Beachten Sie als nächsten Schritt,
an welche
Voraussetzungen aktives Zuhören gebunden ist, nämlich:
Interesse an der Sache, die Bereitschaft zuzuhören, die Fähigkeit
zuzuhören und die Fähigkeit, völlig präsent zu sein.
Signalisieren Sie Ihrem Gesprächspartner unmissverständlich,
dass Sie ihm wirklich und ganz auf ihn eingestellt zuhören (aufnahmebereite
Zuwendung). Erst die Verflechtung von Sprechen und aktivem Zuhören
bildet die Grundlage jedes erfolgreichen Gesprächs. Unterbrechen
Sie
den Gesprächspartner niemals, denn Unterbrechen ist als extremes
Gegenteil des aktiven Zuhörens ein "Gesprächszerstörer"
ersten Ranges. Macht aktives Zuhören Sie anfangs ungeduldig, weil
Sie glauben, nicht genügend Zeit dafür zu haben, sollten Sie
bedenken, dass die Erfahrung genau das Gegenteil belegt: Aktives Zuhören
spart Zeit, Nichtzuhören kostet Zeit.
Aktives Zuhören und Spiegeln vor
allem durch Verbalisierung emotionaler Erlebnisinhalte sind miteinander
auf das Engste verzahnt: das Wechselspiel von Zuhören und das Verstandene
ausdrücken ist der ideale Motor für das verstehende Gespräch.
5. Schritt - Alle Botschaften
einer Nachricht erkennen
Lösen Sie sich von der Vorstellung, dass
eine Nachricht nur eine Botschaft enthält (Sachinhalt). Denken
Sie daran, dass Sprechen mehr ist als ein Geschehen zwischen zwei EDV-Anlagen,
weil jede Nachricht bis zu 4 Botschaften enthalten kann:1. Sachinhalt (Information),
2. Selbstoffenbarung, 3. Beziehung (Kontakt), 4. Appell. Versuchen Sie,
im nächsten Schritt die Aussagen Ihrer Patienten systematisch unter
folgenden 4 Fragestellungen zu analysieren:
-
Was ist der Sachinhalt der Nachricht?
-
Was sagt sie über meinen Gesprächspartner
aus?
-
Was will mein Gesprächspartner mit dieser
Nachricht über mich und unsere Beziehung zueinander aussagen?
-
Möchte er etwas erreichen und gegebenenfalls
was?
Der häufigste Fehler besteht darin, dass
nur die Botschaft "Sachinhalt" gehört wird und die eigentliche Botschaft
"Beziehung" ungehört bleibt. Prüfen Sie daher, was die wirkliche
Hauptbotschaft
einer
Nachricht ist. Entwickeln Sie ein Ohr dafür, ob die Nachricht neben
den expliziten auch implizite Botschaften enthält. Vergessen
Sie nicht, dass auch Schweigen als besondere Form des Nichtsprechens
eine Nachricht darstellt, die alle Botschaften des gesprochenen Wortes
enthalten kann. Prüfen Sie, ob nicht eines Ihrer Ohren überdimensioniert
ist (häufig das Beziehungsohr), wobei Frauen eher die Tendenz haben,
mit einem besonders geschärften Beziehungsohr zu hören, während
Männer dazu neigen, Nachrichten nur mit dem Sachohr zu empfangen.
Machen Sie sich immer klar, dass die bei Ihnen ankommende Nachricht Ihr
"Machwerk" ist. Vergessen Sie nicht, dass parallel zur Kommunikation auf
der Mitteilungsebene auch Kommunikation auf der Metaebene im Sinne einer
impliziten Metakommunikation abläuft, das heißt, achten
Sie auf den "So-ist-das-gemeint-Anteil" einer Nachricht.
6. Schritt - Fähigkeit zur
Empathie
Empathie ist eine Grundvoraussetzung des
verstehenden Gesprächs. Sie ist die Brücke, die aus der eigenen
Wirklichkeit in die Wirklichkeit des Patienten führt und es ermöglicht,
eine
gemeinsame Wirklichkeit zu finden. Zunächst: Fürchten
Sie sich nicht vor empathischem Verhalten! Sie gewinnen dadurch mindestens
so viel, wie Sie geben müssen. Machen Sie sich klar, dass Empathie
nicht verwechselt werden darf mit Sympathie, Gefühlsansteckung, Mitgefühl
oder Identifikation. Machen Sie sich deutlich, was mit Empathie gemeint
ist: "Empathie bedeutet, das Erleben eines anderen so vollständig
und genau nachzuvollziehen, als ob es das eigene wäre, ohne jemals
diesen ,Als-ob-Status' zu verlassen". Geht der Als-ob-Status verloren,
handelt es sich nicht mehr um Empathie, sondern um den Zustand der Identifikation.
Wenn Sie Schwierigkeiten haben, sich empathisch
zu verhalten, sollten Sie sich daran erinnern, dass für die Berufswahl
der meisten Ärzte gerade der Wunsch, sich mitfühlend zu verhalten,
bestimmend war. Spätere Erfahrungen und Selbstschutzprozesse haben
dieses oftmals verhindert.
Berücksichtigen Sie ferner die zwei
wesentlichen
Hürden,
die der Fähigkeit zur Empathie entgegenstehen können: nämlich
das Bedürfnis nach "emotionaler Neutralität" und ein dominantes
Rollenverständnis. Ein gutes Kontrollkriterium dafür, ob Sie
zur Empathie fähig sind, ist die "Echtheit" Ihres Gesprächs mit
Ihren Patienten.
7. Schritt - Fragen lernen,
zum Fragen anhalten
Nachdem Sie nun die Schwächen Ihrer Gesprächsführung
genauer kennen, für einen möglichst optimalen Gesprächsrahmen
gesorgt haben, imstande sind, aktiv zuzuhören, Nachrichten "vierohrig"
zu empfangen und sich empathisch zu verhalten, müssen Sie sich Ihrer
Gesprächstechnik
zuwenden und die Kunst der Frage erlernen. Dazu ist es notwendig, nach
geschlossenen und offenen Fragen zu differenzieren und sich
die Vor- und Nachteile beider Frageformen deutlich zu machen. Geschlossene
Fragen eignen sich besonders, um rasch gezielte Informationen zu gewinnen,
weniger jedoch zur Gesprächseröffnung und -vertiefung. Offene
(nichtstrukturierte) Fragen bilden die richtige Fragetechnik bei der Gesprächseröffnung
und zur Vertiefung des Gesprächs. Halbstrukturierte Fragen (W-Fragen)
eignen sich zur Verdeutlichung bestimmter Punkte.
Ihre Fragetechnik ist gut, wenn es Ihnen
gelingt, den Patienten zu stimulieren, mit eigenen Worten zu schildern,
was ihn bewegt oder belastet. Eine Hilfestellung können dosiert eingesetzte
Sondierungs-, Katalog- und Reflexions-(Echo-)Fragen darstellen. Verbannen
Sie systematisch ungeeignete Fragetechniken aus Ihrer Gesprächsführung.
Dazu zählen Suggestiv-, Doppel- und Überfallfragen (unproduktive
Fragen) und die ganze Reihe der verbotenen Fragen (Fang-, Neugier-, Wertungs-,
Aggressions- und Floskelfragen). Je mehr es Ihnen gelingt, Ihre Fragetechnik
zu verbessern, desto mehr werden Sie erkennen: Die gute Frage ist
bereits ein Teil der Therapie. Aber auch wenn Ihre Fragetechnik
optimal ist, sollten Sie sich der Tatsache bewusst bleiben, dass aktives
Zuhören nicht selten mehr zutage fördert als noch so geschicktes
Fragen.
Vergessen Sie schließlich nicht,
das Frageverhalten
Ihres Patienten zu durchleuchten: Warum
fragt der Patient wirklich (Informationsbedürfnis? Wunsch nach
Zuwendung? Hilferuf?)? Warum fragt er gerade jetzt? Handelt es sich
um eine "Frage hinter der Frage"? Warum wiederholt der Patient eine
Frage immer wieder? Und werden Sie hellhörig, wenn Ihr Patient keine
Fragen
stellt (Angst? Zeitdruck? Kommunikationsbarrieren? verschiedene Wirklichkeiten?).
8. Schritt - Führen Sie Ihre
Gespräche als geschlossenes Ganzes
Viele Gespräche zwischen Arzt und Patient
sind nur ein Torso: Es fehlt ein "konstruktiver Anfang", der Gesprächsverlauf
wird nicht von einer durchgängigen Thematik bestimmt, es fehlt auch
ein klarer Gesprächsabschluss. Gehen Sie systematisch vor. Berücksichtigen
Sie zunächst, dass jedes Gespräch seine "Vorgeschichte" hat und
in einer gegenseitigen Erwartungshaltung geführt wird. Bis auf Ausnahmen
umfasst jedes Gespräch folgende Phasen: Eröffnung - Adaptation
- Thematisierung - Abschluss.
Die einzelnen Gesprächsphasen weisen
unterschiedliche Schwierigkeitsgrade auf und bedürfen einer unterschiedlichen
Gesprächstechnik. Die schwierigste Phase ist der Gesprächsanfang.
Er ist häufig richtungsweisend für alle weiteren Gespräche.
Denken Sie an die GOETHEsche Maxime: "Wer das erste Knopfloch verfehlt,
kommt mit dem Zuknöpfen nicht zurande". Ermitteln Sie am Gesprächsanfang
vor allem den inneren Standort Ihres Patienten. Fangen Sie dort an,
wo der Patient steht und nicht, wo Sie selbst stehen. Holen Sie ihn
von seinem Standort ab! Berücksichtigen Sie das "Trichterprinzip"
der Gesprächsführung: offener Anfang und breite Entfaltung (offene
Fragetechnik), dann fragetechnische Verengung des Antwortenspielraums,
um schließlich zur thematischen Fokussierung zu kommen. Führen
Sie Ihre Gespräche in der "zweipersonalen" Situation. Bedenken Sie,
dass sich nur mit dem gesprächsfähigen
und gesprächsbereiten
Patienten und unter Gesprächsumständen, die nicht gegen das
Gespräch gerichtet sind, ein erfolgreiches Gespräch führen
lässt. Der Erfolg Ihres Gesprächs hängt weitgehend davon
ab, ob es Ihnen gelingt, das Gespräch in der optimalen Kombination
von
Fragen,
Zuhören und Intervenieren zu führen und gleichzeitig
die verbalen und nonverbalen Mitteilungen Ihres Patienten richtig einzuordnen.
Erkennen Sie, wenn Ängste Ihren Patienten bestimmen. Bedenken
Sie, dass es leichter ist, eine Krankheit zu diagnostizieren,
als
sie zu deuten.
Vernachlässigen Sie in Ihrem Gespräch
mit Ihren Patienten nicht jenen Gesprächsabschnitt, der bei anderen
"professionellen" Gesprächen (beim Autokauf oder Gewähren eines
Bankkredits) der wichtigste ist, nämlich der Gesprächsabschluss.
Er
hat mehrere Funktionen: Was wurde erreicht, aber auch was wurde
nicht
erreicht? Auf welchem Standort befindet sich der Gesprächspartner
jetzt? Ist das Gespräch in einer gemeinsamen Wirklichkeit der Gesprächspartner
abgelaufen? Die Gesprächsbilanz ist Voraussetzung für den konstruktiven
Plan, das heißt Verordnungen, Ratschläge und Empfehlungen,
Hinweise und Feststellungen, wie diese Anordnungen realisiert werden können,
und schließlich, falls erforderlich, eine weitere Gesprächsterminierung.
Das befriedigende Gespräch ist ein formal, strukturell, inhaltlich
und thematisch geschlossenes Gespräch.
9. Schritt - Eine gemeinsame
Wirklichkeit aufbauen
Der letzte Schritt auf dem Weg zum verstehenden
Gespräch ist der schwierigste. Denn er erfordert ein grundlegendes
Umdenken
in zweierlei Hinsicht: Umdenken einmal, weil Sie lernen müssen,
Ihre meist tiefverwurzelten Vorstellungen darüber, was Wirklichkeit
ist, radikal zu ändern. Umdenken auch, weil sich auf der Grundlage
dieses neuen Wirklichkeitsbegriffs der Zugang zum Patienten vollkommen
ändert. Dieser letzte Schritt, nämlich aus einem neuen Wirklichkeitsverständnis
heraus mit dem Patienten zu kommunizieren, ist der alles entscheidende
Schritt zum verstehenden Gespräch. Gelingt er nicht, so ist dem
Arzt der Brückenschlag in die Welt seines Patienten grundsätzlich
versperrt.
Die erste Voraussetzung für
das Gelingen dieses letzten Schrittes ist es, den Ballast einer altgewohnten
Vorstellung abzuwerfen, nämlich den Glauben, es gäbe nur eine
Wirklichkeit,
ein Glaube, den WATZLAWICK "die gefährlichste aller Selbsttäuschungen"
nennt. Erst wenn Sie verstanden haben, dass es
keine absolute Wirklichkeit,
sondern
nur subjektive Wirklichkeitsauffassungen
gibt, die völlig widersprüchlich
sein können, werden Sie sich von der Annahme freimachen können,
dass die eigene subjektive Wirklichkeit der "wirklichen" Wirklichkeit entspricht.
Sie müssen sich mit der Tatsache vertraut machen, dass es Wirklichkeiten
verschiedener Ordnung gibt. Die Wirklichkeit 1. Ordnung beruht
auf dem Konsens der Wahrnehmung der Beteiligten und auf experimentellen,
wiederholbaren und daher verifizierbaren Nachweisen. Die eigene, das heißt
aber auch subjektive Wirklichkeit ist stets eine Wirklichkeit 2. Ordnung.
Das
heißt, es gibt von ein und derselben Sache sehr viele Wirklichkeiten
2. Ordnung, von denen jede für sich gesehen "wirklich" ist. Weil die
Wirklichkeit 2. Ordnung genauso überzeugend "wirklich" ist wie die
Wirklichkeit 1. Ordnung, ist die Gefahr sehr groß, dass wir diesen
Unterschied völlig aus den Augen verlieren und uns überhaupt
nicht bewusst sind, dass es zwei verschiedene Wirklichkeitsordnungen
gibt. Wir werden einen Patienten überhaupt erst dann verstehen können,
wenn wir bereit sind, einzuräumen, dass die Wirklichkeit seiner Krankheit
höchstwahrscheinlich eine völlig andere Wirklichkeit als die
unsere ist, und dass jede dieser subjektiven Wirklichkeiten, die des Arztes
und die des Patienten, ebenso "wirklich" ist wie die andere.
Wenn Sie sich diese Erkenntnis zu eigen
gemacht haben, haben Sie die entscheidende Hürde überhaupt genommen.
Jetzt besteht nicht mehr die Gefahr, dass Sie sich in Ihrem Gespräch
mit dem Patienten verhalten wie die zwei Spieler, die vor einem Brettspiel
sitzen aber unfähig sind, ein gemeinsames Spiel zu spielen, weil der
eine nach den Regeln des Schachspiels und der andere nach den Backgammonregeln
zu spielen versucht. Solange die beiden Spieler unfähig sind, einen
gemeinsamen Code, gemeinsame Spielregeln zu verwenden, das heißt
eine gemeinsame Wirklichkeit
zu finden, wird eine Verständigung
zwischen ihnen nicht möglich sein.
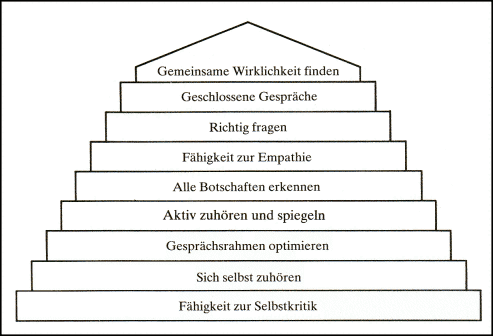
Die 9 Schritte zum erfolgreichen
Gespräch zwischen Arzt und Patient
Nachdem Sie diese begriffliche Hürde
genommen haben, wissen Sie, dass das Problem der Kommunikation nichts anderes
ist als die Suche nach gemeinsamen Spielregeln oder gemeinsamen Codes.
Solange jeder Outsider der Wirklichkeit des anderen bleibt, ist Kommunikation
nicht möglich. Kommunikation ist die Verbindung von zwei individuellen
Wirklichkeiten dadurch, dass es gelingt, eine gemeinsame Wirklichkeit
aufzubauen.
Jetzt, da Sie akzeptiert haben, dass die
Wirklichkeit Ihres Patienten und Ihre eigene Wirklichkeit verschieden sind,
ist das nächste Wegstück vor dem Ziel klar: Sie müssen die
Wirklichkeit
Ihres Patienten ergründen: woher er kommt, wo er steht, was ihn
bewegt, was er sich wünscht, dies alles aus der Sicht seines Erlebens.
Der Schlüssel dazu ist, sich empathisch zu verhalten.
Das allerletzte Wegstück besteht darin,
dass Sie, nachdem Sie die Wirklichkeit Ihres Patienten begriffen haben,
mit ihm zusammen eine gemeinsame Wirklichkeit aufbauen. Diese Identität
der Wirklichkeiten von Arzt und Patient eröffnet nunmehr die Möglichkeit,
in einem gemeinsamen Bezugssystem zu kommunizieren und sich gegenseitig
zu begreifen. Ist dies erreicht, haben Arzt und Patient in ihrem Gespräch
die höchstmögliche Stufe erreicht.
Linus
Geisler: Arzt und Patient - Begegnung im Gespräch. 3. erw. Auflage,
Frankfurt a. Main, 1992
©
Pharma Verlag Frankfurt
Autorisierte
Online-Veröffentlichung: Homepage Linus Geisler - www.linus-geisler.de
|