| 2.3.11
Angiopathien |
|
_____ |
|
| Definition: Angiopathien
sind Krankheiten des Gefäßsystems. |
|
|
|
 |
|
|
| "Der Mensch ist so alt wie
seine Gefäße." Dieser Satz des berühmten deutschen Pathologen
RUDOLF VIRCHOW (1821-1902) trifft vor allem für die Arteriosklerose
zu, die in der Todesursachenskala des Erwachsenen an der Spitze steht. |
|
|
| Merke: Die Arteriosklerose
ist die Todesursache Nr. 1 beim Erwachsenen. |
|
|
|
|
|
|
Eine Untersuchung des arteriellen
Gefäßsystems ist mit Hilfe folgender Methoden möglich:
| |
Palpation und Auskultation
(s. Abb. 24, S. 140), |
| |
Oszillografie (Registrierung
pulssynchroner Volumenschwankungen in den Arterien), |
| |
Ultraschall-Doppler-Untersuchung, |
| |
Sonografie des Abdomens
bei Verdacht auf Bauchaortenaneurysma, |
| |
Duplexsonografie (nicht
invasives Verfahren zur Darstellung von Gefäßstenosen, das aus
einer Kombination von Ultraschallbilddarstellung und Dopplersonographie
besteht), |
| |
CT-Thorax bei Verdacht auf
thorakales Aortenaneurysma, |
| |
Arteriografie (röntgenologische
Gefäßdarstellung mittels intraarterieller Kontrastmittelinjektion), |
| |
DSA (Digitale Subtraktionsangiografie).
Durch eine digitale Röntgenbildverarbeitung mit Hilfe von Computern
genügen relativ geringe Kontrastmittelmengen zur Darstellung des Herzens
und der Gefäße. |
|
|
Diagnostische
Maßnahmen |
Venöse Gefäßabschnitte
können beurteilt werden durch:
Inspektion und Palpation,
Ultraschall-Doppler-Untersuchungen,
Phlebografie (röntgenologische
Venendarstellung mit Hilfe intravenöser Kontrastmittelinjektion). |
|
|
| 2.3.11.1
Erkrankungen der Arterien |
|
|
| Fast alle Arterienerkrankungen
führen zu einer Einengung des Gefäßlumens. Diese kann rein
funktionell, sehr viel häufiger jedoch organisch bedingt sein. Die
Arteriosklerose ist die Hauptursache organischer Arterienerkrankungen.
Sehr viel seltener sind entzündliche Arterienerkrankungen. |
|
|
| Arteriosklerose |
|
|
| Merke: Die Arteriosklerose
ist die häufigste und klinisch bedeutendste Arterienerkrankung. |
|
|
|
 |
|
|
Praktisch bei jedem Menschen
entwickelt sich im Laufe des Lebens in irgendeinem Gefäßabschnitt
der arteriellen Strombahn eine mehr oder minder ausgedehnte Arteriosklerose.
Pathologisch-anatomisch finden sich folgende Veränderungen:
Die Gefäßwand
ist verhärtet, die natürliche Elastizität fehlt, und nach
Eröffnung des Gefäßes wird die starke Einengung des Gefäßlumens
erkennbar (s. Abb. 25, S. 141). |
|
Pathologisch-anatomische
Grundlagen |
|
|
Abb.
24: Palpationsstellen der Auskultationspunkte der wichtigsten Arterien
(modifiziert nach Hild und Nobbe)

|
|
Abb.
24 |
|
|
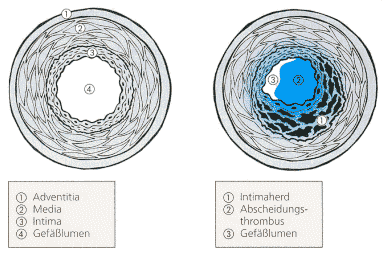
Abb. 25: Gesunde
und arteriosklerotisch veränderte Arterie
 |
|
Abb.
25 |
|
|
| In der Intima, der innersten
Gefäßwandschicht, fallen herdförmige Ablagerungen von Fett-Eiweißkörpern,
sog. Lipoproteinen, Bindegewebsfasern und Cholesterin auf. Man spricht
von sog. arterio-sklerotischen Plaques. Bricht ein solcher Herd
auf, entsteht ein arteriosklerotisches Geschwür in der Gefäßwand.
An diesem lagern sich bevorzugt Blutgerinnsel ab, die dann langsam
oder akut zu einem kompletten Gefäßverschluss führen
(s. Abb. 25). |
|
Pathophysiologie |
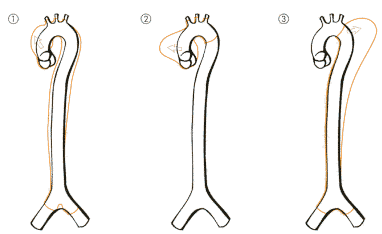
| Als Aneurysma bezeichnet
man eine umschriebene, meist asymmetrische krankhafte Wandausbuchtung eines
vorgeschädigten arteriellen Gefäßes, meist der Brust- oder
Bauchaorta. Unter Dissektion eines Aneurysmas versteht man einen plötzlichen
Intimaeinriss mit Bluteintritt in die Aortenwand. Diese Wühlblutung
kann einen mehr oder minder langen Falschkanal in der Aortenwand nach sich
ziehen (s. Abb. 26). Die Dissektion eines Bauchaortenaneurysmas kann unter
dem Bild eines akuten Abdomens mit Nierenversagen verlaufen und führt
unbehandelt rasch zum Tode. |
|
Aneurysma |
|
|
Abb. 26: Schematische
Darstellung der Aortendissektion (gelbe Linien) entsprechend dem Einteilungsschema
von De Bakey et al.
 |
|
Abb.
26 |
|
|
In seltenen Fällen
liegt eine dominant vererbte Störung des Cholesterinstoffwechsels
vor; bei dieser sog. familiären Hypercholesterinämie (Erhöhung
des Blutcholesterinspiegels) entwickelt sich frühzeitig auch eine
schwere Arteriosklerose. Aber auch bei der üblichen Arteriosklerose
spielen genetische Aspekte eine Rolle. Daneben gibt es eine Reihe von Faktoren
(s. Risikofaktoren beim Herzinfarkt, S. 122  ),
die die Entwicklung und das Fortschreiten der Arteriosklerose stark fördern: ),
die die Entwicklung und das Fortschreiten der Arteriosklerose stark fördern:
Hypertonie,
Hyperlipidämie,
Rauchen,
Diabetes mellitus,
Adipositas,
Gicht. |
|
Entstehung |
| Auch bei einer Schilddrüsenunterfunktion
und bei bestimmten Nierenerkrankungen, wie z.B. beim Nephrotischen Syndrom,
kann sich eine Arteriosklerose entwickeln. |
Die von der Arteriosklerose
am stärksten betroffenen bzw. gefährdeten Organe und Körperabschnitte
sind:
Herz: koronare Herzkrankheit,
Gehirn: Schlaganfall,
Niere: Arteriosklerose,
Schrumpfniere,
periphere Gefäße:
arterielle Verschlusskrankheit,
Auge: Netzhautschädigung
(bis zur Erblindung),
Darm: Darminfarkte
durch Verschlüsse von Mesenterialarterien. |
|
Komplikationen |
| Bestehende arteriosklerotische
Gefäßveränderungen können medikamentös nicht
mehr beseitigt werden, ein gewisser Rückgang unter einer Behandlung
mit cholesterinsenkenden Medikamenten (CSE-Hemmern) ist jedoch möglich.
Frische thrombotische Auflagerungen sind einer Fibrinolyse zugänglich.
Antikoagulantien
dienen der Prophylaxe neuer thrombotischer Ablagerungen. Entscheidend ist
die rechtzeitige Bekämpfung der Risikofaktoren wie Hypertonie,
Stoffwechselerkrankungen, Rauchen und Übergewicht. |
|
Therapie |
|
|
| nach oben |
 |
|
|
|
|
| Periphere arterielle
Verschlusskrankheit (AVK) |
|
|
| Definition: Als periphere
arterielle Verschlusskrankheit (pAVK) wird die Einengung oder der völlige
Verschluss einer oder mehrerer Arterien des Beckens, der Beine und seltener
der oberen Extremitäten bezeichnet. |
|
|
|
 |
|
|
| Ursache der AVK ist vor
allem die Arteriosklerose, seltener eine Endangiitis Winiwarter-Buerger.
Betroffen sind vorwiegend Männer zwischen 50 und 60 Jahren, unter
denen sich auffallend viele Raucher befinden. |
|
Ursache |
| Je nach dem Sitz des Gefäßverschlusses
kann ein Beckentyp (z B. Verschluß im Bereich der Aortengabel), ein
Oberschenkeltyp (Verschluß der Oberschenkelgefäße) und
ein Unterschenkeltyp (Verschlüsse der drei Unterschenkelarterien)
unterschieden werden. Kombinationen kommen ebenfalls vor. Am häufigsten
ist der Oberschenkeltyp. Der Verschlussvorgang entwickelt sich schleichend
über Jahre. |
|
Klinisches
Bild |
Am Beispiel des Verschlusses
einer Oberschenkelarterie lassen sich der typische Verlauf und die
Stadien der Erkrankung darstellen (s. Abb. 27, S. 144). Die Stadieneinteilung
stammt von dem französischen Chirurgen RENÉ FONTAINE.
| |
Stadium I: Die Arterienpulse
- hier im Bereich der Kniekehle und der Füße - sind nicht mehr
tastbar, es bestehen jedoch keine Beschwerden. |
| |
Stadium II: Die Durchblutung
der Unterschenkelmuskulatur über sog. Kollateralen oder Umgehungskreisläufe
reicht in Ruhe noch aus. Sobald der Patient eine bestimmte Strecke, die
beschwerdefreie Gehstrecke genannt wird, gegangen ist, entwickelt sich
ein hochgradiger Durchblutungsmangel der Wadenmuskulatur. Es kommt zu Schmerzen
und Krämpfen in der Wade, der Patient beginnt zu hinken und muss schließlich
stehenbleiben. Jetzt erholt sich die Muskulatur wieder, die Schmerzen verschwinden,
der Patient geht weiter, um nach kurzer Zeit unter den gleichen Beschwerden
wie zuvor stehenzubleiben. Man spricht von intermittierendem Hinken
oder Claudicatio intermittens. Die beschwerdefreie Gehstrecke kann anfänglich
viele hundert Meter, in Spätstadien nur noch wenige Meter betragen.
Man kann daher Stadium IIa (schmerzfreie Gehstrecke über 200 m) und
Stadium IIb (schmerzfreie Gehstrecke unter 200 m) unterscheiden. Da diese
Gehstrecke dann bei Spaziergängen gerade noch ausreicht, um von einem
Schaufenster zum anderen zu gelangen, spricht man auch von der sog. Schaufensterkrankheit. |
| |
Stadium III: Dieses Stadium
ist bereits unter Ruhebedingungen durch einen Sauerstoffmangel charakterisiert,
der sich als Ruheschmerz im Bein, besonders nachts, quälend
bemerkbar macht. Typisch ist das Bild des schlaflosen Patienten, der das
erkrankte Bein aus dem Bett hängen läßt, weil Hochlagerung
die Durchblutung zusätzlich vermindert. |
| |
Stadium IV: Hier bricht
die Sauerstoff- und Substratversorgung vollständig zusammen, es entwickeln
sich Nekrosen der Zehen oder des Fußes, die als blau-schwarz
verfärbte Gewebsbezirke erkennbar sind. |
|
|
Stadieneinteilung |
|
|
Abb.
27: Stadien und Typen der peripheren arteriellen Verschlußkrankheit
|
|
Abb.
27 |
|
|
Die Behandlung der arteriellen
Verschlusskrankheit muss gemeinsam mit dem Gefäßchirurgen festgelegt
werden. Medikamentös kann versucht werden, durch intravenöse
oder intraarterielle Infusion gefäßerweiternder Substanzen eine
Verbesserung der Durchblutung zu erzielen (z.B. Trental®, Dusodril®,
Bufedil®, Prostavasin®). Frische arterielle Thrombosen müssen
fibrinolysiert werden. Bei der sog. Dotter-Technik ("Dotierung") wird versucht,
verengte Bein-Beckenarterien mit einem Ballon-Katheter aufzudehnen. Der
Chirurg
kann bei Becken- und Oberschenkelgefäßverschlüssen
| |
die verlegte Arterie instrumentell
von ihren Intimaauflagerungen befreien (sog. Desobliteration), |
| |
einen künstlichen Umgehungskreislauf,
einen sog. Bypass anlegen, |
| |
ein neues Gefäßstück
einpflanzen (Gefäßtransplantat aus körpereigenen Venen
oder Kunststoffarterien aus Teflon, Dacron usw.). |
|
|
Therapie |
| Versagen alle diese Maßnahmen,
ist die Amputation bei ausgedehnteren, vor allem aber bei infizierten Nekrosen
unvermeidbar. Nützlich ist auch eine krankengymnastische Behandlung
mit Geh- und Lagerungsübungen vor allem in den Stadien I und II. |
|
|
Übersicht 21:
Pflege bei arterieller Verschlusskrankheit
| |
Ruhigstellung und Tieflagerung
der durchblutungsgestörten Gliedmaße durch Höherstellen
des Bettkopfendes um 15-20 cm (ab Stadium III). |
| |
Weiche, nicht beengende
Socken oder Strümpfe. |
| |
Lagerung der Gliedmaße
in lockere Watteverbände zum Schutz vor Verletzungen sowie zum Warmhalten. |
| |
Nekrosen austrocknen lassen
(Abdecken mit luftdurchlässigem Material, keine Salbenverbände). |
| |
Vorsichtige Fußpflege
- auch kleinste Verletzungen vermeiden! |
|
|
|
|
Übersicht
21
 |
|
|
| Merke: Heizkissen
oder heiße Bettflaschen sind bei AVK strengstens verboten, da sie
infolge von Sensibilitätsstörungen zu schwersten Nekrosen führen
können! |
|
|
|
 |
|
|
| nach oben |
 |
|
|
|
|
| Raynaud-Krankheit |
|
|
| Definiton: Bei der
Raynaud-Krankheit (akrales Ischämie-Syndrom, vasospastisches Syndrom)
bestehen funktionelle Durchblutungsstörungen an Händen oder Füßen
durch Engstellung der peripheren arteriellen Gefäße. |
|
|
|
 |
|
|
| Die Krankheit ist nach dem
französischen Internisten A. G. MAURICE RAYNAUD (1834-1881) benannt.
Sie betrifft überwiegend Frauen und ist das klassische Beispiel einer
funktionellen Gefäßerkrankung. |
|
Vorkommen |
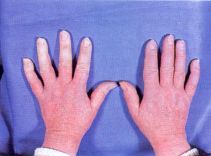
| Leitsymptom sind symmetrische,
schmerzhafte Gefäßverengungen, vor allem im Bereich der Finger,
aber auch der Zehen. Die Finger werden blass ("Leichenfinger"), sie schmerzen
erheblich und werden als "taub" empfunden. Nach Abklingen des Anfalls,
der durch Kälte oder mechanische Irritation ausgelöst sein kann,
tritt eine bläuliche Verfärbung auf. In den Spätstadien
führt die Minderdurchblutung zu Ernährungsstörungen vor
allem der Nägel (Rissigwerden, Nagelbetteiterungen), ganz selten zu
Nekrosen der Fingerkuppen. |
|
Klinisches
Bild |
|
|
Abb. 28: Raynaud-Syndrom
mit Blässe der Finger 2-5 linke Hand
 |
|
Abb.
28 |
|
|
| Die Ursache ist unbekannt. |
|
Ursache |
| Die Basis der Therapie bilden
Kälte- und Feuchtigkeitsschutz. Wechselbäder sind, wie bei den
meisten Gefäßerkrankungen, schädlich! Die Häufigkeit
der Anfälle kann durch Kalziumantagonisten oder Nitropräparate
(lokal als Salbe oder oral) verringert werden. |
|
Therapie |
|
|
| nach oben |
 |
|
|
|
|
| Entzündliche Arterienerkrankungen |
|
|
| Entzündliche Arterienerkrankungen
sind wesentlich seltener als die Arteriosklerose. Die beiden wichtigsten
Formen sind die Thrombangiitis obliterans und die Panarteriitis nodosa. |
| Die Thrombangiitis obliterans
(Winiwarter-Buergersche Erkrankung) führt zu entzündlichen Intimaveränderungen,
an denen sich Thromben ablagern. Leitsymptome sind schwere Durchblutungsstörungen
der Arme und Beine, die fast ausnahmlos jüngere Männer, die
starke Raucher sind, betreffen. Typisch ist der segmentale Befall kleiner
und mittlerer Arterien sowie gleichzeitig das Auftreten von Venenentzündungen. |
|
Thrombangiitis
obliterans |
| Bei der Panarteriitis nodosa
handelt es sich um eine schwere, entzündlich bedingte Gefäßerkrankung,
die alle Wandschichten - bevorzugt die Media - mittlerer und kleinerer
Äste befällt und zu aneurysmatischen Ausweitungen führen
kann. Gelegentlich können Knötchen im Bereich der Hautarterien
tastbar sein. Fieber, starke Blutsenkungsbeschleunigung, Eosinophilie,
Lungeninfiltrate, Hypertonie und Neuritiden zeigen, daß es sich um
eine schwere, immunologisch bedingte Allgemeinerkrankung handelt. Sie wird
zum rheumatischen Formenkreis gezählt. Die Diagnose wird am sichersten
durch eine Probeexzision (PE) aus einem betroffenen Gefäßabschnitt
gestellt. Typisch sind hohe BSG, Bluteosinophilie und der Nachweis von
Gefäßantikörpern. Die Prognose ist ungünstig. Kortikoide
und/oder Immunsuppressiva (z.B. Azathioprin) können eine Besserung
bewirken. |
|
Panarteriitis
nodosa |