|
Kommunikation in der Palliativmedizin
Linus S. Geisler
Kommunikation in der Palliativmedizin
bedeutet dialogische Situationen, die sich in wesentlichen Merkmalen von
anderen Kommunikationsfeldern in der Medizin unterscheiden. [1] Dies rechtfertigt
ihre gesonderte Darstellung.
In der Palliativmedizin handelt
es sich um "Gespräche der letzten Tage". Dies betont ihre individuelle
Einmaligkeit und das weitgehende Fehlen dialogischer Korrektive. Das emotionale
Grundrauschen des Patienten wird bestimmt durch Ängste und Ungewissheiten,
die im Gegensatz zur kognitiven Gewissheit des bald Sterbenmüssens
stehen. Daraus können existenzielle Spannungsphasen resultieren, auf
deren Bewältigung, ja nicht einmal mit deren Befassung die wenigsten
Menschen vorbereitet sind.
Die tiefste Angst ist im
Kern die Angst vor dem endgültigen Beziehungsverlust in einer Welt,
die sich am Ende nicht mehr als jene Behausung erweist, als die wir sie
ein Leben lang wahrgenommen haben. Der Tod erscheint dann als der radikalste
und unwiderrufbarste Beziehungsverlust (M. Volkenandt [2]). Der mehr oder
minder sichere Boden, auf dem das bisherige Leben ablief, wird brüchig
oder droht ganz verloren zu gehen. Umso mehr gewinnen tragfähige Beziehungen
der Betreuenden zum Patienten an Bedeutung: Sie signalisieren ihm, dass
er nicht völlig alleingelassen ist.
Der 2004 verstorbene Krankenpfleger
und Theologe Heinrich Pera, maßgeblicher Wegbereiter der Hospizidee
in Deutschland, bleibt in diesem Bild, wenn er schreibt: "Palliative Care
sorgt für einen Raum, der dem Patienten und seinen Weggefährten
Schutz gibt. Dieser Raum hat Wände zum Anlehnen, er hat einen Boden,
damit jeder seinen Stand bewahren kann, er lässt Fenster entdecken,
die Aussichten und Hoffnungen ermöglichen …" [3]
Diesem hohen Anspruch an
die Begleiter stehen immer noch wesentliche Ausbildungsdefizite entgegen.
Während in Großbritannien bereits vor 20 Jahren der Facharzt
für Palliativmedizin eingeführt wurde, gibt es in Deutschland
Palliativmedizin als eigenständige Zusatzqualifikation erst seit 2003.
Ebenso ist die Ausbildung der angehenden Ärzte auf dem Feld der Palliativmedizin
immer noch defizitär und ihre Schulung für die originär
ärztliche Hauptqualifikation, die Fähigkeit zum Dialog, unzulänglich.
In welche Not und Hilflosigkeit
gerade junge angehende Ärzte bei der Konfrontation mit Sterbenden
geraten können, beschreibt der bekannte buddhistische Lehrer Sogyal
Rinpoche in seinem Werk Das tibetische Buch vom Leben und vom Sterben
am Beispiel einer jungen Ärztin in einem großen Londoner Krankenhaus
[4]. Gleich an ihrem ersten Arbeitstag sterben vier Patienten auf ihrer
Station. Darauf ist sie überhaupt nicht vorbereitet. Ein sterbenskranker
alter Mann bedrängt sie mit der Frage: "Glauben Sie, dass Gott mir
meine Sünden vergeben wird?" Sie kann nichts antworten, ist hilflos,
wie gelähmt und unfähig dem Kranken bei seiner Sinnsuche zu helfen.
Einen Geistlichen, an den sie die Frage weitergeben möchte, findet
sie nicht.
Später wendet sie sich
an Sogyal Rinpoche und fragt ihn, wie er sich verhalten hätte. Er
antwortet: "Ich hätte mich zu ihm gesetzt, seine Hand genommen, ihn
einfach sprechen lassen und ihm mit uneingeschränkter Aufmerksamkeit
und voll Mitgefühl zugehört. Vielleicht hätte ich ihm auf
diese Weise helfen können, seine eigene innere Wahrheit zu entdecken."
| Kommunikation
in der Palliativmedizin ist gekennzeichnet durch die Einmaligkeit der Situation
und das weitgehende Fehlen von Korrektiven. |
Sterbende sind Lebende
Sterbende als Lebende wahrzunehmen
und ihre Begleitung unter dieser Perspektive und nicht der des unausweichlichen
Todes zu sehen und zu gestalten, bedeutet für den Arzt eine wesentliche
Umstellung gegenüber tradierten Vorstellungen vom Umgang mit sterbenskranken
Menschen.
Cicely Saunders, die Begründerin
der Hospizidee, hat immer wieder betont "wir wollen alles tun, dass du
lebst, wirklich lebst, bis du stirbst." Ihre Grundidee von Palliativmedizin
war bestimmt von der Erkenntnis: You matter because you are you, and
you matter to the last moment of your life (Du zählst, weil Du
Du bist. Und Du wirst bis zum letzten Augenblick Deines Lebens eine Bedeutung
haben).
Dieses Leben soll weitgehend
befreit von physischen Belastungen, zumindest deutlich gelindert, so gestaltet
werden, dass die psychologischen, sozialen und spirituellen Probleme des
Patienten die höchste Priorität besitzen. Ein solches Leben kann
nur gelingen, wenn die dialogischen Bezüge von Respekt, Einfühlung
und einer gewissen Bescheidenheit der Begleiter bestimmt sind.
Der gute Tod
Fast alle Menschen wünschen
sich einen "guten Tod". Was allerdings ein guter Tod ist, darum ist viel
gerungen und darüber ist viel geschrieben worden. Das British Medical
Journal hat im Januar 2000 eine ganze Ausgabe dem Thema "A good death"
gewidmet. In dem Editorial wendet sich der Herausgeber Richard Smith an
die Leser des BMJ und empfiehlt ihnen, falls sie es bisher nicht getan
hätten, mit den Vorbereitungen auf das Sterben zu beginnen. Immerhin
würde jeder BMJ-Leser noch in diesem Jahrhundert sterben [5].
Das Editorial nennt zwölf
Prinzipien eines "guten Todes":
Prinzipien eines
"guten Todes"
-
Zu wissen, wann der Tod
kommt und zu verstehen, was zu erwarten ist
-
Die Kontrolle über
das Geschehen zu behalten
-
Würde und Privatsphäre
zugestanden zu bekommen
-
Eine gute Behandlung der
Schmerzen
und anderer Symptome
-
Die Wahl zu haben, wo man
sterben möchte (zu Hause oder anderswo)
-
Alle nötigen Informationen
zu bekommen
-
Jede spirituelle und
emotionale
Unterstützung zu bekommen
-
Hospizbetreuung überall,
nicht nur im Krankenhaus
-
Bestimmen zu können, wer
beim
Ende dabei sein soll
-
Vorausbestimmen zu können,
welche Wünsche respektiert werden sollen
-
Zeit zu haben für den
Abschied
-
Gehen zu können,
wenn die Zeit gekommen ist und keine sinnlose Lebensverlängerung
zu erleiden
|
Wenn auch die Vorstellungen
über den "guten Tod" individuell sehr unterschiedlich sein können,
so gibt es doch einen Generalnenner, dessen Grundlage im gelingenden Dialog
liegt: Offenheit und Wahrhaftigkeit, Einfühlung und Fürsorge,
die weder die Würde noch die Selbstbestimmung des Kranken einschränkt.
Alle Idealisierungen in der
Palliativmedizin tragen den Kern des Scheiterns in sich. Dies gilt auch
für das Streben nach einem "guten Tod". Für den Kranken, aber
auch für seinen Arzt ist bereits viel gewonnen, wenn es am Ende gelungen
ist, einen "schlechten Tod" zu verhindern.
| Offenheit
und Wahrhaftigkeit, Einfühlung und Fürsorge, die weder die Würde
noch die Selbstbestimmung des Kranken einschränkt, ebnen die Wege
zum "guten Tod". |
Kommunikative Leitlinien
Billige kommunikative Rezepte,
eingedrillte "Gesprächsstrategien" oder eine scheinbar gekonnt gehandhabte
so genannte "soziale Geschicklichkeit" reichen in der Palliativmedizin
nicht aus (M. Gottschlich [6]). Es kann nicht darum gehen kommunikative
"Regeln" zu propagieren, sondern sich vielmehr notorische Fehler und Fallstricke
im Dialog bewusst zu machen. Gefragt ist letztlich nicht das Ideal des
perfekten Kommunikators, sondern des Arztes als Arznei, die zu lindern
vermag. Dies wird dem "unbewaffneten Arzt" eher gelingen, als jenem, der
hinter hyperaktiver Hochtechnologie als Person nicht mehr auszumachen ist.
So ist auch Cicely Saunders Devise zu verstehen: "High person, low technology."
"Das Leben eines Kranken
kann nicht nur durch die Handlungen eines Arztes verkürzt werden,
sondern auch durch seine Worte und sein Verhalten." So steht es bereits
in der Gründungsschrift der American Medical Association aus dem Jahre
1847 (!) [7]. Freilich gilt auch umgekehrt: Kommunikation, verstanden im
weitesten Sinne als sich zu verhalten und zueinander in Beziehung zu treten,
vermag Leben in lebenswerter Qualität zu ermöglichen.
|
Worte können
das Leben verkürzen.
|
Eigenes Sterben,
eigener Tod
Gespräche mit sterbenskranken
Menschen zählen zu den schwierigsten, aber sie tragen auch die Chance
in sich, leidenden Menschen mehr zu helfen als alles andere.
Am Anfang sollte die Erkenntnis
stehen, dass die Einfühlung des Begleiters in einen Sterbenden - und
sei sie noch so intensiv - eine grundsätzliche Grenze nicht überwinden
kann. Denn die allgemeine Erkenntnis des Gesunden, dass Sterblichkeit eine
anthropologische Konstante darstellt, ist ein Wissen, das mit dem
aktuellen Bewusstsein des Sterbenskranken, sich bereits in jenem
Prozess zu befinden, der unausweichlich in das Ende des Lebens einmündet,
nicht gleichzusetzen ist. Empathie in der Palliativmedizin erlaubt also
nur Annäherungen an das Innenleben des Kranken. Sich dessen bewusst
zu sein ist unabdingbar, um nicht Gespräche mit Sterbenskranken aus
einer fatal untauglichen Perspektive zu führen.
Diese Erkenntnis macht bescheiden,
aber sie sollte nicht resignativ machen. Denn es werden damit nur die Grenzen
der eigenen Möglichkeiten klarer abgesteckt. Dies beschränkt
die Gefahr, sich kommunikativ auf ein Terrain zu begeben, auf dem mehr
Schaden als Nutzen entstehen kann. Es verdeutlicht die Fragwürdigkeit
von "Ratschlägen" in einer Lebensphase, in der es um alles andere
geht, als Patienten zu beraten. Menschen in der letzten Lebensphase entwickeln
jeweils ihre eigenen Konzepte von Tod und Sterben. Nur so besteht eine
Chance einen eigenen Tod zu sterben und nicht einen von außen
aufoktroyierten Tod. Der sterbenskranke Rilke nannte jenen Tod "Tod der
Ärzte". Zu einer Freundin sagte er: "... helfen Sie mir zu meinem
Tod, ich will nicht den Tod der Ärzte - ich will meine Freiheit
haben." [8]
Der Grad der möglichen
Annäherung an den Kranken in seinen letzten Tagen hängt weitestgehend
von der Fähigkeit ab, aktiv zuhören zu können. Wenn in der
Kommunikation als allgemeine Empfehlung eine zeitliche Relation von Zuhören
zu Sprechen von 80:20 gilt, so ist in der Palliativmedizin ein noch höherer
Anteil des aktiven Zuhörens opportun. Konzentriertes Interesse und
uneingeschränkte Aufmerksamkeit sind die Basis des aktiven Zuhörens.
Seine palliative Wirkung ist nicht hoch genug einzuschätzen. Der englische
Dichter John Milton drückt diese Erkenntnis mit den berühmten
Worten des XIX Sonetts poetisch so aus: "They also serve who only stand
and wait." [9]
Sprechen und Schweigen haben
jeweils ihre Zeit. Bedrohlich erkrankte Menschen haben ein subtiles Gespür
für die falschen Worte und die falsche Zeit. Diese Erkenntnis ist
nicht neu. Die biblische Geschichte von Hiob in seinem grenzenlosen Leid
ist hierfür ein beredtes Beispiel. Hiob hat Hab und Gut verloren,
seine Söhne und Töchter wurden von einem gewaltigen Wüstenwind
getötet, er selbst ist mit bösartigen Geschwüren von der
"Fußsohle bis zum Scheitel" bedeckt. Da kommen seine Freunde. Zunächst
verhalten sie sich angemessen. Es heißt: "Sie saßen bei ihm
sieben Tage und Nächte lang und sprachen kein Wort zu ihm; denn sie
sahen, dass sein Schmerz gar zu groß war." Aber dann verfallen sie
in die üblichen Redensarten und Hiob, der die Hohlheit ihrer Worte
spürt, nennt sie "untaugliche Ärzte" und schleudert ihnen entgegen:
"Eure Merksätze sind Sprüche aus Staub ..." [10]
|
Sprechen und Schweigen
haben je ihre Zeit.
|
Erzählen vom
Leben und Leiden
Der Schweizer Schriftsteller
Peter Bichsel schreibt in seinem Buch über das Erzählen: "Erzählen
und zuhören und dabei den andern ihre Geschichten lassen: das ist
praktizierte Toleranz und Solidarität … Mit dem Erzählen beweist
der Mensch sich selbst - sofern ihm jemand zuhört …"
Wenn es um den möglichen
Zugang zur Innenwelt des Patienten in der Palliativmedizin geht, erweisen
sich Erzählenlassen und offenes, zugewandte Zuhören als besonders
ergiebigen Wege. Es geht dabei nicht um biografische "Wahrheiten", die
an die Oberfläche geholt werden sollen, und die es in einem absoluten
Sinn nicht gibt. In diesen Geschichten sind die Sinnstrukturen unseres
Lebens verankert (Lucius-Hoene [11]), ebenso unsere Werte und Wünsche.
Im Erzählen kann es gelingen, sie wieder dem Bewusstsein zugänglich
zu machen und hilfreich zu sein, wenn es um die "Sinnfrage" in den letzten
Lebenstagen geht.
Dies setzt beim Arzt ein
weit geöffnetes Ohr für die Lebens- und Leidensgeschichte des
Kranken voraus. Ohne Kenntnis dieser Geschichte wissen wir von ihm so gut
wie nichts. Der Philosoph Odo Marquard schreibt: "Denn die Menschen: das
sind ihre Geschichten. Geschichten aber muss man erzählen ... und
je mehr versachlicht wird, desto mehr - kompensatorisch - muss erzählt
werden: sonst sterben die Menschen an narrativer Atrophie". [12]
Manchmal bedürfen Patienten
der Anregung durch Fragen, um ihre Geschichte zu erzählen, wie zum
Beispiel "Was waren Sie eigentlich für ein Kind?" oder "Welche Phase
in Ihrem Leben möchten Sie noch einmal erleben?"
Der aufmerksame Zuhörer
wird immer wieder erleben, wie bildreich Erzählungen der Patienten
sein können. So schrieb die mit vierundvierzig Jahren an Brustkrebs
gestorbene Schriftstellerin Maxie Wander: "An Krebs zu denken ist, als
wäre man mit einem Mörder in einem dunklen Zimmer eingesperrt.
Man weiß nie, wo wie und ob er angreift." [13] Manche Patienten sind
nicht in der Lage mit Worten zu erzählen. Aber die meisten sind imstande
bei einfühlender Anleitung das nicht Verbalisierbare durch eine Zeichnung
darzustellen.
Ein 54jähriger Leukämiepatient
meiner früheren Klinik ließ uns trotz eingehender Gespräche
in der Terminalphase seiner Krankheit im Unklaren, ob er noch zu irgendeiner
Therapie bereit war oder nur noch palliative Maßnahmen wollte. Wir
baten ihn um eine Zeichnung. Er zeichnete schließlich ein buntes
Kornfeld und in dessen Mitte eine leere Bank. Nach der Bedeutung gefragt
sagte er: "Das sieht man doch: Das ist die Bank, auf der ich mich endlich
ausruhen möchte." Diese einfache Zeichnung wirkte im Übrigen
in hohem Maße spirituell.

Abb. 1: Bank
Ein interessanter narrativer
Ansatz stammt von Arthur W. Frank, der selbst an Krebs erkrankt war. Er
verwendet für den Kranken die Metapher des "verwundeten Geschichtenerzählers"
[14]. Sie geht davon aus, dass Patienten mehr sind als nur Opfer einer
Krankheit. Indem sie ihre Krankheiten als Geschichten erzählen, eröffnet
sich ihnen die Chance einer neuen Orientierung, nachdem vielleicht ihre
bisherige Welt zusammengebrochen ist. Auf diese Weise wird der Kranke selbst
zum Heiler.
Die Narrative-based Medicine
nimmt das Narrativ zum Ausgangspunkt und nutzt sowohl dessen Erkenntniskraft
als auch dessen beziehungsstiftende Wirkung (Greenhalgh und Hurwitz [15]).
Brody hat auf die Brückenfunktion des Narrativs hingewiesen: Zwischen
Arzt und Patient schafft es eine kognitive und emotionale Verstehensbrücke
für subjektive Erfahrung einerseits und fachliche Deutung andererseits
[16]. Deutung ist allerdings in der Palliativmedizin kaum erwünscht.
Sie kann sogar eher die Antworten, die sich nur der Patient geben kann,
verhindern.
|
Geschichten vom Leben
und Leiden wollen erzählt werden.
|
Leid verstehen, Leid
bestehen
"Ein Klagelied ist ein Lied
zum Zuhören, nicht zum Kommentieren". Dieser Satz stammt von dem dänischen
Dichter Benny Anderson [17]. Es kann nicht darum gehen, Sinndeutungen des
Patienten zu interpretieren oder ihn mit Interpretationen von Leid zu konfrontieren,
die den illusorischen Anspruch der Allgemeingültigkeit erheben.
Die stets wiederkehrenden
Fragen nach dem Sinn von Krankheit und Leiden sind fast immer Hintergrundmelodie
der letzten Lebensphase.
Ein Blick in die Religionsgeschichte
zeigt, dass die Frage nach Ursprung, Zweck und Überwindung des Leids
sehr unterschiedlich beantwortet werden. Naturreligionen sehen im Leid
häufig eine Einwirkung dämonischer Kräfte. Der karmische
Gedanke als zentraler Begriff des Hinduismus, Buddhismus und Dschainismus
bezeichnet das universelle Gesetz, nach dem jedes Dasein kausale Folge
eines früheren Daseins ist. Für den Islam ist Leid eine Prüfung,
die zu Allah führen und das Vertrauen auf ihn festigen soll. Das Judentum
sieht im Leid die Strafe für menschliche Schuld (den Missbrauch der
ihm gegebenen Freiheit) und die Prüfung seines Glaubens durch Gott.
Im Christentum fließen beide Elemente exemplarisch im stellvertretenden
Leiden Jesu Christi am Kreuz zusammen.
Die Auffassung von Leiden
als Strafe lässt sich auch sprachgeschichtlich zurückverfolgen.
Sowohl das alt-deutsche
Pein wie das englische Wort pain
(Schmerz) wurzeln im lateinischen Wort poena (die Strafe). Im Grimmschen
Wörterbuch wird Pein im kirchlichen Sinne als zeitliche oder ewige
Strafe für die Sünden erklärt.
Im Selbstverständnis
schwer leidender Kranker ist daher die Idee der Bestrafung eine häufig
nahe liegende Erklärung. Leiden mag dann als pädagogisches Mittel
verstanden werden, damit der Mensch gebessert wird oder als Tor zum Mitleiden.
Leid als Ausdruck einer besonderen Zuwendung Gottes nährt den heiklen
Gedanken des Auserwähltseins.
Aber wie soll der Arzt mit
der Klage umgehen, mit den Sinndeutungen seines Patienten? Auch er kann
nicht immun sein gegen die verschiedensten Sinngebungen des Leidens. Und
das tagtägliche Miterleben schwersten Leidens mündet vielleicht
in Aporie.
In André Malraux's
Roman Conditio humana, So lebt der Mensch, der die Eroberung Shanghais
1927 durch Truppen des Kuomintang schildert, sagt die Ärztin May,
die Tag für Tag Menschen leiden und sterben sieht, in einem Moment
äußerster Verzweiflung: "Leiden kann nur einen Sinn haben,
wenn es nicht zum Tode führt; aber es führt fast immer dahin."
[18]
Vor dieser Verzweiflung ist
kein Arzt gefeit, umso weniger, je stärker er sich als ohnmächtig
erlebt. Die Sinnsuche in schwerer Krankheit, so sehr sie sich immer wieder
drängend stellt, sollte nicht verstellen, was vorrangige ärztliche
Aufgabe ist: Dem Kranken zu helfen nicht nur das Leid zu ver-stehen,
sondern vor allem im Leid zu be-stehen. Darauf hat der Arzt und
Theologe Matthias Volkenandt immer wieder hingewiesen [19]. Dies gelingt
außerhalb der notwendigen Palliativmaßnahmen vor allem durch
einfühlende Präsenz im weitesten Sinne.
|
Ein Klagelied ist
ein Lied zum Zuhören, nicht zum Kommentieren.
|
Gespräche gegen
die Angst
Angst und Dunkel
zählen zu den häufigsten Vokabeln sterbenskranker Menschen. In
dieser Angst schwingt die große Verlassenheit des vom Tode bedrohten
Menschen mit. "Die größte Tragödie ist nicht ein schmerzvoller
Tod, sondern Verlassensein" sagte einmal Mutter Teresa [20].
Gespräche mit Sterbenskranken,
sollen sie hilfreich sein, sind immer Gespräche gegen die Angst.
Wenn sie gelingen, bedeutet dies, dass nicht nur die Angst sondern auch
die Verlassenheit abnimmt, vielleicht sogar einer gewissen Geborgenheit
weicht.
Angst kann in vielen Masken
daherkommen. Angst-Abwehrmechanismen sind fast regelhaft und vielgestaltig
zu beobachten, zum Beispiel:
Verleugnung:
"Ich habe keine Angst.
Ich bin auf alles vorbereitet, warum sollte ich Angst haben?"
Rationalisierung:
"Die Krankheit als solche
macht mir keine Angst. Hingegen fürchte ich die starken Medikamente.
Wenn ich gelegentlich Angst verspüre, so ist es die Angst vor der
Giftigkeit der Medikamente."
Projektion:
"Meine Frau macht sich über
meinen Zustand große Sorgen, ich nicht. Ihr muss man in ihrer Angst
beistehen."
Verkehrung ins Gegenteil:
"Noch nie fühlte ich
mich so gut, wie seit ich krank bin. Mein Leben ist intensiver und gefühlsmäßig
reicher geworden."
Für den Arzt ist es wichtig
zu wissen, dass es meistens besser ist, solche Abwehrmechanismen nicht
zu durchbrechen, weil sie eine unverzichtbare Hilfe für die Bewältigung
einer sonst kaum erträglichen Realität darstellen. In einer alten
Weisheit heißt es: Wir können nicht lange in die Sonne blicken
und wir können dem Tod nicht immer ins Auge sehen.
Uferlos können die Ängste
in den Fantasien werden. Die Fantasie erweist sich nicht selten schlimmer
als die Wirklichkeit, denn die Wirklichkeit hat Grenzen, die Fantasie nicht
(Bucka-Lassen [21]). Werden solche Fantasien und Ängste angesprochen
und zur realen Bedrohung ins rechte Verhältnis gesetzt, kann dies
zum Angstabbau beitragen.
In Gesprächen gegen
die Angst stehen inhaltliche Aspekte nicht unbedingt im Vordergrund.
Das Sprechen über die Angst ist selbst Angst mindernd. Sprechen bedeutet,
dass wir leben. Gottfried Benn drückt dies in seinem Gedicht Kommt,
reden wir zusammen folgendermaßen aus:
Kommt, reden wir
zusammen
Wer redet, ist nicht tot,
es züngeln doch die
Flammen
schon sehr um unsere Not
[22]
|
Die Fantasie ist
schlimmer als die Wirklichkeit.
|
Spiritualität
und Palliativmedizin
Wichtig ist es, die Richtung
der Ängste von Patienten zu eruieren. Sind sie auf das Diesseits oder
das Jenseits gerichtet? Hier kann auch der Schlüssel zum Erkennen
spiritueller Erwartungen und Nöte des Kranken liegen, können
spirituelle Krisen erkannt werden [23].
Spiritualität wird in
diesem Zusammenhang verstanden als ein - bewusstes oder implizites - Bezogensein
auf eine über das unmittelbare Ich und seine Ziele hinausreichende
Wirklichkeit (H. Walach [24]).
Die Weltgesundheitsorganisation
WHO räumt der Berücksichtigung spiritueller Probleme in der Palliativmedizin
hohe Priorität ein. Im Gegensatz zu Deutschland ist in den USA eine
Medizin ohne Einbindung spiritueller Elemente undenkbar. An die siebzig
universitäre Einrichtungen, die sich mit Fragen der Spiritualität
beschäftigen, existieren in den Vereinigten Staaten. Das Erheben einer
"spirituellen Anamnese" wird in der ärztlichen Ausbildung routinemäßig
gelehrt.
Spirituelle Begleitung zählt
zu den vordringlichen Bedürfnissen todkranker Menschen auf dem Weg
zu einem "guten Tod". Für Palliativmedizin und Hospizarbeit gilt Spiritualität
als tragende Säule. So kann es als gesichert gelten, dass spirituelles
Wohlbefinden (spiritual well-being) der wichtigste Faktor für die
Lebensqualität von Patienten mit Krebs im Endstadium ihrer Krankheit
ist [25].
Ganz pragmatisch stellt sich
die Frage, wie die Spiritualität von Patienten erfasst werden kann.
Schon mit (scheinbar) einfachen
Fragen ist ein Herantasten an die spirituelle Ausrichtung des Patienten
möglich: Falten Sie in Notlagen manchmal die Hände? Hat Ihnen
Beten bei der Überwindung einer Krankheit schon einmal geholfen?
Weber und Frick haben ein
mnemotechnisch gestütztes Fragenkonzept ("SPIR") zur Erfassung spirituelle
Bedürfnisse entwickelt, das auch die Rolle des Arztes mit einbezieht
[26]:
-
Spirituelle und Glaubens-Überzeugungen
des Patienten?
-
Platz und Einfluss, den
diese Überzeugungen im Leben des Patienten einnehmen?
-
Integration in eine spirituelle,
religiöse, kirchliche Gemeinschaft/Gruppe?
-
Rolle des Arztes: Wie
soll der Arzt mit spirituellen Erwartungen und Problemen des Patienten
umgehen?
Von Christina Puchalski stammt
ein differenzierteres, gut strukturiertes Fragenkonzept zur Erhebung einer
spirituellen Anamnese. Folgende Fragen sind danach gut geeignet, die spirituellen
Ressourcen von Patienten zu erfassen [27]:
-
In wen oder in was setzen Sie
Ihre Hoffnung?
-
Woraus schöpfen Sie Kraft?
-
Gibt es etwas, das Ihrem Leben
einen Sinn verleiht?
-
Welche Glaubensüberzeugungen
sind für Sie wichtig?
-
Betrachten Sie sich als spirituellen
oder religiösen Menschen?
Diese Fragen sollen natürlich
nur den Rahmen für das spirituelle Gespräch abstecken und nicht
als "Fragenkorsett" gehandhabt werden. Sinn und Wirkung können Sie
nur entfalten, wenn es der Therapeut als entscheidendes komplementäres
Verhalten versteht, aktiv zuzuhören.
Ärzten und Pflegenden
mit geringer oder fehlender spiritueller Ausrichtung kann Spiritualität
als Neuland Angst bereiten. Aber zunächst ist nicht mehr erforderlich,
als sich bewusst zu machen, dass die Wahrnehmung und das Ernstnehmen spiritueller
Bedürfnisse und Nöte von Patienten genauso wichtig ist, wie die
Beachtung körperlicher, seelischer oder sozialer Nöte. Es hat
sich immer wieder gezeigt, dass die Erhebung der spirituellen Anamnese
bereits ein wichtiger Schritt sein kann, um eine Krisenbewältigung
einzuleiten.
Für das Gespräch
über spirituelle Fragen gelten die Grundprinzipien der guten Kommunikation:
aktives Zuhören und empathische Zuwendung, das Sich-Einlassen auf
den Kranken. Wahrscheinlich ist nicht einmal immer erforderlich, dass spirituelle
Begriffe oder der Name "Gott" auftauchen. So heißt es schon in der
Bhagavadgita, dem altindischen religiösen Lehrgedicht: "Gleich, mit
welchem Namen du mich rufen magst, immer bin ich es, der antworten wird."
|
Die "spirituelle
Anamnese" kann der erste Schritt zur Überwindung von Sinnkrisen sein.
|
Kommunikation im
Team
Gerade in der Palliativmedizin
ist eine intakte Beziehung innerhalb des Teams von besonderer Bedeutung.
Spannungen und Brüche schlagen auf die Kommunikation innerhalb des
Teams und letztlich auf den Dialog mit dem Patienten durch.
Schlüsselqualifikationen
der Teamfähigkeit sind
-
Kooperationsfähigkeit,
-
Ergebnisorientierung,
-
Teamwilligkeit,
-
Konfliktfähigkeit
-
Sozialkompetenz und
-
Kommunikationsfähigkeit
Unter diesen Schlüsselqualifikationen
nimmt die Kommunikationsfähigkeit den höchsten Rang ein, denn
sie ist Voraussetzung für die genannten anderen Schlüsselqualifikationen
und integriert diese.
Kommunikation als wechselseitiger
Austausch von Informationen und Verhaltensweisen ist grundlegendes Erfordernis
jeder Organisation und Basis jeder Interaktion. Kommunikation stellt die
Matrix dar, auf der sich Teamarbeit vollzieht. Neben dem informativen Anteil
bestimmt sie das Beziehungsmuster der Aktionspartner und ist zugleich Spiegelbild
der Beziehungen des Teams. Sie besitzt demnach konstitutiven wie indikativen
Charakter. Sie bestimmt die innere Einstellung und Haltung des Teams, die
nach außen als Teamgeist erkennbar werden. Von diesem Teamgeist lebt
die ganze Atmosphäre einer Abteilung oder Klinik. Sie ist der Garant
für das Gefühl einer gewissen Geborgenheit, Zuverlässigkeit
und empathischer Zuwendung für Menschen in ihren letzten Tagen.
|
Kommunikationsfähigkeit
ist die wichtigste Schlüsselqualifikation eines Teams.
|
Die Angehörigen
Je komplexer und verantwortungsvoller
das medizinische Terrain strukturiert ist, auf dem sich Behandlung und
Pflege abspielen, umso größer ist das Risiko, dass die Perspektiven
der Akteure und der Involvierten, also beispielsweise der Angehörigen,
stark divergieren. Diese "Perspektivendivergenz" ist oft Grundlage von
Missverständnissen, Fehldeutungen und Dissonanzen.
Nicht selten besteht die
Vorstellung, der Patient und sein Arzt seien ein dyadisches Bezugssystem,
je hermetischer nach außen abgegrenzt, umso besser. Doch die klinische
Wirklichkeit steht dazu häufig im Widerspruch. Die Pflegewissenschaftlerin
Anika Mitzkat hat darauf hingewiesen, dass es sich häufig um eine
triadische
Beziehung handelt: In das Patient-Arzt-Bezugssystem ist meistens als "Dritter"
der oder die Angehörige(n) eingebunden. Die Rolle des Angehörigen
kann sehr unterschiedlich sein. Sie reicht von einer Nebenrolle als "Mitläufer"
bis zum Status des "schwierigen" Angehörigen, dessen Interaktionen
das kommunikative Beziehungsgeflecht erheblich belasten können [28].
Das Ausblenden der Angehörigen,
die das Leiden und Sterben ihres Angehörigen aus ihrer eigenen Perspektive
wahrnehmen, ist ein untauglicher Versuch die Beziehung zwischen Arzt und
Patient quasi "störungsfrei" von anderen Einflüssen zu halten.
Er schlägt früher oder später auf den Arzt-Patient-Dialog
zurück.
Angehörige bewegen oft
viele widersprüchliche Fragen: Wird alles für den Kranken getan?
Aber auch: Geschieht nicht zu viel mit ihm? Wird mit offenen Karten gespielt
oder werden wichtige Informationen zurückgehalten? Gibt es Hoffnung
und worauf? Nicht um "Trost" geht es in einer Situation, deren Merkmal
häufig die Untröstlichkeit ist, sondern darum, mit allen Vorstellungen,
Fragen und Ängsten Ernst genommen zu werden.
Schließlich kann der
Angehörige, wenn er lange mit dem Leiden seines Angehörigen konfrontiert
ist, selbst zum Patienten werden. Die Erfahrung lehrt, dass es zwei Defizite
geben kann, die es dem Patienten und seinen Angehörigen erschweren,
adäquat mit der Krankheitssituation umzugehen (Allmut Sellschopp [29]):
Zum einen werden die Patienten nicht genug von ihren Familien unterstützt,
zum anderen bekommen die überforderten Angehörigen nicht die
notwendige Unterstützung durch die Behandler.
Nicht nur bei Sterbenden,
sondern auch bei ihren Angehörigen gibt es das Phänomen der "antizipatorischen
Trauer". Wichtig ist es, das Phänomen zu kennen und nicht als "vorzeitiges
inneres Abschieben" zu missdeuten.
Präsenz, Zuwendung,
Empathie und Akzeptanz der entgegengebrachten Gefühle sind die Grundlage
jeder Kommunikation zwischen Behandlungsteam und der Familie des Patienten.
Ein wichtiger Schritt ist eine regelmäßige, verständliche,
Angst abbauende und warmherzige Information. Was Angehörige ganz entscheidend
erwarten, ist das unmittelbare Eingehen auf ihre aktuelle Situation und
Hilflosigkeit. Ratschläge oder der Versuch ihre Perspektive zu korrigieren,
sind wenig hilfreich, sondern erzeugen eher eine konfrontative Spannung.
Die Kommunikation mit den
Angehörigen endet nicht zwangsläufig mit dem Tod des Patienten.
Gespräche nach dem Tod des Patienten können durch einen gemeinsamen
Rückblick auf den Verstorbenen ein Teil der Trauerbewältigung
sein. Oft sind sie auch ein Spiegel für die Betreuenden, in dem sie
die Qualität oder auch die Defizite ihrer Arbeit erkennen können.
|
Patient, Arzt und
Angehörige bilden ein triadische Beziehung.
|
Schlussbetrachtung
Es gibt eine Kohlezeichnung
von Emil Nolde aus dem Jahre 1911. Es zeigt links einen fast friedlich
lächelnden Kranken und in der Mitte am Krankenbett den Arzt, der sich
zwischen den Patienten und den Tod stellt, der mit seiner Hand den Patienten
zu sich winkt. Im Hintergrund lauert eine fratzenhafte Teufelsgestalt.
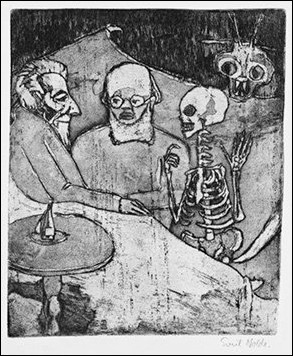
Abb. 2: Emil Nolde, Arzt
Der Theologe Michael Nüchtern
interpretiert dieses Bild folgendermaßen [30]:
"(Der Arzt) kann nichts mehr
machen, er tritt einen Schritt zurück - und bleibt doch da. Wozu soll
der Arzt, wo er doch nichts mehr machen kann, noch dabei bleiben? … Er
scheint gar nicht zu wissen, was er durch sein Dasein für den Sterbenden
tut … Er trennt Tod und Teufel für den Sterbenden … Nur weil der Arzt
dableibt und nicht davonläuft vor dem Sterben und somit Tod und Teufel
für den Sterbenden trennt, kann er auch selbst etwas von dem Sterbenden
lernen, was er nicht erfahren würde, würde er nicht dableiben:
Dass ein Mensch in Frieden sterben kann und seinen Tod bejaht. Der Arzt
hilft dem Kranken und der Sterbende hilft dem Arzt."
Der gute Arzt/Begleiter kommt
zum Sterbenden mit leeren Händen: Sie halten keine Instrumente mehr,
sie haben sich von Vorurteilen gelöst, sie bringen keine Ratschläge.
So ist er frei, einfach da zu sein für seinen Kranken.
|
Mit "leeren Händen"
kommen.
|
Literatur:
[1] Wenn hier im Zusammenhang
mit Palliativmedizin und Palliativ Care vom "Arzt" gesprochen wird, so
sind alle Begleiter des Patienten (Pflegende, Seelsorger, Sozialfachkräfte)
mit eingeschlossen.
[2] Volkenandt, M.: Leid
Tragen. Vortrag auf der Jahrestagung der Deutschen Gesellschaft für
Palliativmedizin. Aachen, April 2005.
[3] Pera, H.: Da sein bis
zuletzt. Erfahrungen am Ende des Lebens, Tübingen: Herder 2004.
[4] Sogyal Rinpoche: Das
tibetische Buch vom Leben und vom Sterben. Bern München Wien, 1993,
S. 254 ff.
[5] Smith, R.: A good death.
In: BMJ Volume 320, (2000), S. 129-130.
[6] Gottschlich, M.: Sprachloses
Leid. Berlin: Springer 1998, S. 34-35.
[7] AMA: Code of Medical
Ethics of the American Medical Association, (AMA) 1847.
[8] Sill, B.: Gedanken zu
einer neuen "ars (bene) moriendi" in der Dichtung Rainer Maria Rilkes.
Renovatio - Zeitschrift für das interdisziplinäre Gespräch.
49/3 (1993), S. 140-151.
[9] Milton, J.: Poems, London,
Sonnet XIX, 1645.
[10] Das Buch Hiob. Die Bibel,
Stuttgart 1985, S. 542.
[11] Lucius-Hoene, G.: Narrative
Bewältigung von Krankheit und Coping-Forschung. In: Psychotherapie
und Sozialwissenschaft, S. 166-203.
[12] Zit. n. Schernus, R.:
Abschied von der Kunst des Indirekten - oder: Umwege werden nicht bezahlt.
In: Blume, J./Bremer, F./ Meyer, J. (Hrsg.): Ökonomie ohne Menschen?
Neumünster: Paranus 1997.
[13] Wander, M.: Leben wär'
eine prima Alternative. Darmstadt und Neuwied: Luchterhand 1990.
[14] Frank, A.: The wounded
storyteller. Body, illness and ethics. Chicago: University of Chicago Press
1995.
[15] Greenhalgh, T./Hurwitz,
B.: Narrative-based Medicine - sprechende Medizin. Dialog und Diskurs im
klinischen Alltag. Bern: Huber 2005.
[16] Brody, H.: Geleitwort.
In: Greenhalgh, T./Hurwitz, B.: Narrative-based Medicine - sprechende Medizin.
Dialog und Diskurs im klinischen Alltag. Bern: Huber 2005, S. 11-13.
[17] Zit. n. Bucka-Lassen,
E.: Das schwere Gespräch. Einschneidende Diagnosen menschlich vermitteln.
Köln: Deutscher Ärzteverlag 2005.
[18] Malraux, A.: So lebt
der Mensch. München, 1979.
[19] Volkenandt, M.: a.a.O.
[2]
[20] Zit. n. von Brück,
M.: Wie können wir leben? Religion und Spiritualität in einer
Welt ohne Maß. München: C.H. Beck 2004.
[21] Bucka-Lassen, E.: a.a.O.
[17]
[22] Benn, G.: Sämtliche
Werke. Stuttgarter Ausgabe, Gedichte 1, 2002, S. 300.
[23] Geisler, L.S.: Mit bedrohlich
erkrankten Patientinnen und Patienten sprechen. Vortrag anlässlich
der Tagung "Krebs zwischen Schrecken und Sensation" der Deutschen Krebsgesellschaft
e.V. - Evangelische Akademie Tutzing, 25. September 2005. http://www.linus-geisler.de/vortraege/0509tutzing_krebs.html 
[24] Walach, H.: Spiritualität
als Ressource. Chancen und Probleme eines neuen Forschungsfeldes. In: EZW-Texte
181 (2005), S. 17.
[25] McClain, C./Rosenfeld,
B./Breitbart, W.: Effect of spiritual well-being on end-of-life despair
in terminally-ill Cancer patients. In: Lancet 361 (2003), S. 1603-1607.
[26] Weber, S./Frick, E.:
Zur Bedeutung der Spiritualität von Patienten und Betreuern in der
Onkologie. In: Manual Psychoonkologie, München 2002, S. 106-109.
[27] Puchalski, C./Romer,
A.L.: Taking a spiritual history allows clinicians to understand patients
more fully. In: J Palliative Med 3 (2000), S. 129-137.
[28] Mitzkat, A.: Die Stellung
von Angehörigen in der Gesundheitsversorgung in Abhängigkeit
von Dritten. Berlin 2007.
[29] Sellschopp, A.: Psychologische
Begleitung und Stützung in der Palliativmedizin. In: Aulbert, E./Zech,
D. (Hrsg.). Lehrbuch der Palliativmedizin, Stuttgart 1997, S. 723.
[30] Nüchtern, M.: Der
Arzt, der Kranke, der Tod und der Teufel (Bild von Emil Nolde). In: Böhme,
W. (Hrsg.): Der Arzt und das Sterben. Herrenalber Texte 37 (1981), S. 20-30.
|
|
| Geisler, Linus S.: Kommunikation
in der Palliativmedizin |
| In: Hoefert, H.-W./Hellmann, W.
(Hg.): Kommunikation als Erfolgsfaktor im Krankenhaus. ECONOMICA. Heidelberg.
2008. S. 131-149 |
| URL: http://www.linus-geisler.de/art2008/2008kommunikation-palliativmedizin.html |
|