|
Das Gespräch
mit dem suizidalen Patienten
Der Umgang mit suizidalen Patienten ist keine
Domäne
der Psychiatrie. Der niedergelassene Arzt erlebt den suizidalen Patienten
in der präsuizidalen Phase, der Kliniker in der Regel nach einer aktuellen
Suizidhandlung. Eine Schweizer Studie hat ergeben, dass 92% der "Suizidversucher"
und 86% der "Suizidvollender" in den letzten 6 Monaten vor dem Ereignis
in ärztlicher Behandlung waren, häufig bei mehreren Ärzten,
rund die Hälfte regelmäßig. Die meisten Patienten (76%
der Suizidversucher bzw. 58% der Suizidvollender) waren vor der Suizidhandlung
beim Hausarzt. Häufig kannten sich Arzt und Patient über Jahre,
dennoch war mehr als ein Drittel der Ärzte von der Suizidhandlung
"überrascht".
In der Bundesrepublik Deutschland werden
jährlich rund 250 000 Patienten wegen einer Suizidhandlung in Krankenhäuser
eingewiesen.
14 000 Menschen begehen Selbstmord, darunter
befinden sich schätzungsweise 3 000 Patienten mit endogener Depression.
16% aller Patienten mit einem überstandenen Suizidversuch begehen
im Folgejahr einen erneuten Suizidversuch. Das Rezidivrisiko nach einem
Suizidversuch liegt im 1. Jahr am höchsten. Fast 85% aller Suizidanten
einer internistischen Intensivstation können innerhalb kurzer Zeit
entlassen werden,15% müssen wegen weiterbestehender akuter Suizidalität
oder einer endogenen Psychose in eine psychiatrische Klinik verlegt werden
(H. L. WEDLER, M. PHILIPP, H. J. BOCHNIK).
Selbstmörder zählen bei Ärzten
und Schwestern zu den "unbeliebtesten Patienten". Dementsprechend ist die
psychosoziale Versorgung von Suizidpatienten außerordentlich defizitär.
Die negative Einstellung gegenüber dem Suizidpatienten hat viele Gründe.
Häufig wird vermutet, dass der Patient "es gar nicht ernst gemeint
hat". Eine Chance, ernst genommen zu werden, haben meist nur Patienten,
die einen schweren Suizidversuch unternehmen. Diese immer noch hartnäckig
vertretene Unterteilung in den demonstrativen Selbstmordversuch auf der
einen und den "ernstgemeinten" Versuch auf der anderen Seite vernachlässigt
völlig die subjektive Seite des Patienten. Vielen Ärzten fällt
es schwer, Suizidversuche als Hilferufe an- und ernst zu nehmen,
mit denen der Patient signalisiert, dass er mit seinen Mitteln vorübergehend
nicht mehr weiterkommt (C. H. REIMER).
Die unbefriedigende Versorgung von Suizidpatienten
hat eine Reihe von Ursachen: Der Umgang mit Suizidpatienten wird im Medizinstudium
und in der Ausbildung der Pflegeberufe so gut wie nicht gelehrt. Die psychosoziale
Versorgung von Suizidpatienten wird häufig delegiert (Psychologe,
psychiatrischer Konsiliararzt). Dies führt automatisch zum emotionalen
Rückzug vor dem Patienten - mit entsprechenden Konsequenzen für
die Kommunikation. Suizidpatienten lösen beim Gegenüber eine
Fülle von Ängsten aus: Ängste vor Aggressionen, vor
Überforderung und Versagen, vor der eigenen Instabilität und
dem eigenen Tod. Hinzu kommen Probleme durch die oft mangelhafte Compliance
des Suizidpatienten. Manche Patienten weigern sich, über den Selbstmordversuch
zu sprechen, und drängen auf sofortige Entlassung. Dies löst
bei den Helfern das Gefühl aus, abgelehnt zu werden.
Der Suizidpatient stellt den Arzt im wesentlichen
vor 2 Aufgaben:
-
das Erkennen und Beurteilen der Suizidalität.
Sie
sind Voraussetzung einer möglichen Verhütung des Selbstmords.
Diese besonders schwierige Aufgabe fällt häufig dem am wenigsten
geschulten Arzt (Hausarzt, Allgemeinmediziner, niedergelassener Internist)
zu.
-
die Versorgung nach dem Selbstmordversuch
liegt
vorrangig in den Händen des Krankenhausarztes.
Erkennen und beurteilen der Suizidalität
Von H. J. BOCHNIK, Professor am Zentrum für
Psychiatrie der Universität Frankfurt, stammt der Vorwurf, dass wahrscheinlich
7 000 Selbstmorde in der Bundesrepublik Deutschland jährlich vermieden
werden könnten, wenn nicht so viele Fehler in der Erkennung und Behandlung
suizidaler Patienten, insbesondere Depressiver, begangen
würden.
Das Erkennen der Suizidalität und
des Suizidrisikos gehört zu den verantwortungsvollsten Aufgaben, die
sich dem Arzt stellen können. Es bereitet selbst den suizidologisch
Erfahrenen nicht selten große Probleme. Hier kann nicht auf testpsychologische,
psychologisch-psychiatrische und psychologisch-soziologische Methoden zur
Abschätzung der Suizidalität eingegangen werden, zumal ihre Effizienz
durchweg kritisch zu beurteilen ist. Vielmehr soll versucht werden aufzuzeigen,
welche Möglichkeiten der psychiatrisch-psychologisch nicht geschulte
Arzt in der Praxis hat, um die Suizidalität abschätzen zu können.
Der suizidalen Handlung geht, abgesehen von Kurzschlusshandlungen, in der
Regel eine präsuizidale Entwicklung voraus (W. PÖLDINGER).
Sie verläuft schematisch in 3 Stadien:
-
1. Stadium: Erwägung
-
2. Stadium: Ambivalenz
-
3. Stadium: Entschluss
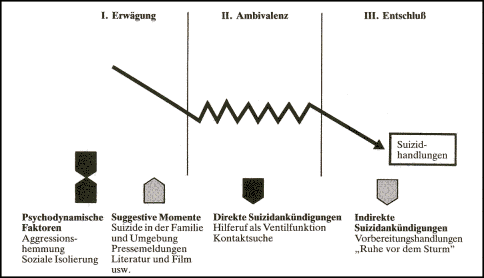
Stadien der suizidalen
Entwicklungen (nach W. PÖLDINGER)
Im 1. Stadium (Erwägung) wird der
Selbstmord als mögliche Problem- oder Konfliktlösung in
Betracht gezogen. Dabei spielen einerseits psychodynamische Faktoren,
wie Aggressionen, die nicht nach außen abgeführt werden können
und sich daher nach innen wenden, eine Rolle, andererseits auch suggestive
Momente (Suizide in der Umgebung). Dies erklärt beispielsweise die
Beobachtung, dass Meldungen über Suizidhandlungen Prominenter in den
Medien die Selbstmordquote in der Bevölkerung erhöhen können.
So sank die Selbstmordquote in Boston (USA) während eines 6wöchigen
Zeitungsstreiks deutlich ab.
Im Stadium der Ambivalenz entwickelt
sich ein Kampf zwischen selbsterhaltenden und selbstzerstörerischen
Kräften. In dieser Phase kann es zu direkten oder indirekten Suizidankündigungen
kommen
(Andeutungen, Drohungen, Voraussagen), die als Hilferufe und Kontaktsuche
zu interpretieren sind. Diese Appelle müssen ernst genommen werden.
Die Vorstellung: "Wer von Selbstmord spricht, tut dies nicht, und wer es
tun will, spricht nicht davon", hat sich als irrig erwiesen. Etwa 80% aller
Menschen, die Selbstmord begehen, haben vorher ihre Selbstmordabsicht angekündigt.
Selbstmordabsichten werden häufig dann nicht ernst genommen, wenn
der Betreffende damit einen Druck auf andere ausüben will.
Im 3. Stadium kommt es zum Entschluss,
entweder
für die Selbstmordhandlung oder für das Weiterleben. Der Umwelt
fällt auf, dass sich der Patient "beruhigt" hat und nicht mehr über
Selbstmordabsichten spricht. Es wäre trügerisch, daraus den Schluss
zu ziehen, dass die Selbstmordgefährdung nun nicht mehr gegeben ist.
Vielmehr kann es sich um die "Ruhe vor dem Sturm" handeln. Es ist daher
notwendig, denjenigen, der vom Selbstmord gesprochen oder damit gedroht
hat und es nun nicht mehr tut, zu fragen, warum er jetzt leben will. Wer
tatsächlich weiterleben will, wird dafür ohne weiteres einen
Grund angeben können, während der zum Selbstmord Entschlossene
zu keiner befriedigenden Antwort fähig ist.
Besteht der Verdacht, dass ein Patient
suizidal ist, ohne Selbstmordabsichten zu äußern (Depression,
Lebenskrise), ist es besser, ihn direkt auf mögliche Selbstmordabsichten
anzusprechen,
als
sich in einer trügerischen Sicherheit zu wiegen. Dies gilt vor allem
für den Hausarzt, der den Patienten seit vielen Jahren kennt, da sich
gezeigt hat, dass die lange Bekanntschaft mit einem Patienten eine fehlerträchtige
Illusion sein kann. Auch der Arzt, der einen Patienten seit Jahren kennt,
kennt immer nur einige Seiten des Kranken. Ist Suizidalität zu erwägen,
so ist auch jahrelange Bekanntschaft kein Ersatz für das Gespräch.
Für die Einschätzung suizidaler
Handlungen ist es wichtig zu berücksichtigen, dass es in der Psychodynamik,
die zum Selbstmord und zum Selbstmordversuch führt, Unterschiede gibt.
Bei der Selbstmordhandlung steht die Selbstaggression und Selbstzerstörung
im Vordergrund. Der Selbstmordversuch kann tatsächlich ein missglückter
Suizid sein, aber auch eine parasuizidale Handlung (N. KREITMAN,
W. FEUERLEIN, zit. N. PÖLDINGER). Bei der parasuizidalen Geste handelt
es sich nicht wirklich um einen missglückten Selbstmordversuch, sondern
um eine suizidale Handlung, bei der die Appellfunktion ganz im Vordergrund
steht. Es ist eine Form von averbaler Kommunikation, die angewendet
wird, weil keine verbale Kommunikation mehr möglich ist. Dies ist
auch die Erklärung dafür, dass bei jüngeren Menschen
mehr Suizidversuche und bei älteren mehr Selbstmorde zu beobachten
sind.
Abb.: Altersverteilung
bei Suiziden und Suizidversuchen (nach DOTZAUER et al., 1963)
In der Bundesrepublik Deutschland steigt
die Zahl der Selbsttötungen und Selbstmordversuche bei Jugendlichen
weiter
an. Bei jungen Menschen zwischen 12 und 15 Jahren steht der Suizid bereits
an 2. Stelle der Todesursachen. Bei den 15 - 19jährigen machten Selbstmorde
zwischen 1974 und 1983 12% aller Todesfälle in dieser Altersgruppe
aus. Viele Suizidpatienten werden mit Trennungserlebnissen schwer fertig.
In vielen Schulsystemen haben Jugendliche oft ab dem 15. Lebensjahr keinen
intakten Klassenverband mehr, weil sie von einem Kurs zum anderen hetzen
und kaum noch Kontakt zu Mitschülern haben. Ereignen sich dann noch
familiäre Krisen (z.B. Scheidung der Eltern), so kann dieser Verlust
von Bezugspersonen den Jugendlichen in den Selbstmord treiben.
Die andere besonders selbstmordgefährdete
Gruppe sind alte Menschen. Aus der Statistik geht hervor, dass alleinstehende
ältere Menschen (Verwitwete oder Geschiedene) besonders suizidgefährdet
sind, vor allem wenn sie von dem Verlust eines langjährigen Partners
betroffen sind. Vereinsamung und Isolierung begünstigen besonders
bei alten Menschen den Entschluss zum Selbstmord. Einsam und isoliert können
auch alte Menschen sein, die in einem Altenheim leben. Nicht die Zahl der
sozialen Kontakte, sondern die Qualität der zwischenmenschlichen
Beziehungen ist ausschlaggebend.
Im übrigen sind Ärzte keineswegs
gegen einen Suizid besonders gefeit. Die Suizidrate bei Ärzten liegt
sogar höher als in der Gesamtbevölkerung. Möglicherweise
ist dies einer der Gründe für die Hemmungen, mit suizidgefährdeten
Patienten zu sprechen.
W. PÖLDINGER nennt 4 Punkte, auf die
sich die Abschätzung der Suizidalität stützen sollte:
-
Risikogruppen
-
Krisen, Krisenanlässe und -anfälligkeit
-
suizidale Entwicklung
-
präsuizidales Syndrom
Nach Untersuchungen von KIEV und WILKINS besteht
folgende Reihenfolge der Risikogruppen für Selbstmordhandlungen:
-
depressive Patienten
-
Alkoholiker, Medikamenten- und Drogenabhängige
-
Alte und Vereinsamte
-
Personen, die durch Suizidankündigungen
oder -drohung aufgefallen sind
-
Personen, die schon einen Suizidversuch durchgemacht
haben
Die Krise ist häufig der Vorläufer
der suizidalen Handlung. Als Krise werden Ereignisse und Erlebnisse aufgefasst,
die der Betroffene nicht mehr sinnvoll verarbeiten und bewältigen
kann (HÄFNER, 1974). Die Suizidhandlung ist dann eine mögliche
Strategie zur Lösung der Krise, und die Erkennbarkeit solcher Krisen
stellt eine Möglichkeit zur Abschätzung der Suizidalität
dar. Allerdings ist die Krisenanfälligkeit des einzelnen sehr unterschiedlich.
Krisen können sich aus "normalen" Lebensveränderungen (Verlassen
des Elternhauses, Heirat, Ruhestand) entwickeln oder aus (schicksalhaften)
Ereignissen wie Tod eines Nahestehenden, schwere Krankheit, sozialer Abstieg
etc. Ein Großteil der Krisen wird offensichtlich im sozialen Umfeld
befriedigend gelöst. Andererseits kann die Reaktion der Umwelt Krisen
aktualisieren und chronifizieren. Einer der wesentlichsten Gründe
für
den Selbstmord scheint aber das Nichtreagieren der Umwelt auf
eine Krise zu sein.
Wird die Krise nicht gelöst, so besteht
die Gefahr, dass sich ein präsuizidales Syndrom (E. RINGEL)
entwickelt. Diese in 3 Stadien ablaufende Entwicklung stellt eine wichtige
Möglichkeit zur Abschätzung der Suizidalität dar. Die Komponenten
des von RINGEL (1969) erarbeiteten präsuizidalen Syndroms sind in
der Tabelle aufgeführt.
Das präsuizidale
Syndrom (nach RINGEL, 1969)
-
Zunehmende Einengung: situativ,
dynamisch, in den zwischenmenschlichen Beziehungen und der Wertwelt.
-
Aggressionsstauung und
Wendung der Aggression gegen die eigene Person.
-
Selbstmordphantasien (zunächst
aktiv heraufbeschworen, später sich aufdrängend).
|
|
Die Einengung, insbesondere die
affektive Einengung, ist relativ leicht zu erkennen. Sehr viel schwieriger
ist das Erfassen einer gegen die eigene Person gerichteten Aggressivität.
Suizidgedanken und Todeswünschen, insbesondere wenn sie sich dem Patienten
aufdrängen, kommt eine große Bedeutung zu. Um die Erfassung
des präsuizidalen Syndroms zu erleichtern, hat W. PÖLDINGER einen
einfachen Katalog von Fragen an suizidale Patienten entworfen.
Fragen an suizidale Patienten (nach
W. PÖLDINGER, 1982)
| Suizidalität |
Haben Sie auch schon daran
gedacht, sich das Leben zu nehmen? |
| Vorbereitung |
Wie würden Sie es tun?
Haben Sie schon Vorbereitungen getroffen?
(Je konkreter die Vorstellungen,
desto größer das Risiko) |
| Zwangsgedanken |
Denken Sie bewusst daran
oder drängen sich derartige Gedanken, auch wenn Sie es nicht wollen,
auf?
(Sich passiv aufdrängende
Gedanken sind gefährlicher) |
| Ankündigungen |
Haben Sie schon über
Ihre Absichten mit jemandem gesprochen?
(Ankündigungen immer
ernst nehmen) |
| Aggressionshemmung |
Haben Sie gegen jemanden
Aggressionen, die Sie unterdrücken müssen?
(Aggressionen, die unterdrückt
werden müssen, richten sich gegen die eigene Person) |
| Einengung |
Haben Sie Ihre Interessen,
Gedanken und zwischenmenschlichen Kontakte gegenüber früher eingeschränkt
und reduziert? |
|
|
Das Erkennen der Suizidalität
ist der 1. Schritt in Richtung Suizidprävention, die Aufdeckung
der Gründe (Konfliktsituation, Depression) der nächste.
Die Erkennung einer ausgeprägten
Depression
bereitet
in der Regel keine Probleme. Sie imponiert als generelles "Losigkeitssyndrom"
(Mutlosigkeit, Hoffnungslosigkeit, Trostlosigkeit, Antriebslosigkeit, Schlaflosigkeit
usw.). Problematischer ist die Erfassung einer larvierten Depression,
die
ihrem Wesen nach nicht ohne weiteres an den Klagen und deren Inhalten erkannt
werden kann. Der Ausschluss eines entsprechenden organischen Korrelats
auf der einen und eine häufig bilderreiche, mit Vergleichen operierende
Ausdrucksweise ("als ob mir ein Schälchen mit Galle auf die Zunge
ausgegossen wird ...") sind weiterführende Hinweise (P. KIELHOLZ,
1973, L. S. GEISLER, 1973).
MEERWEIN betont, dass die affektive
Gegeneinstellung des Arztes zum diagnostischen Wegweiser bei Depressionen
werden kann. Verspürt der Arzt bei der Schilderung der Beschwerden
des Patienten selbst ein depressives Gefühl oder eine depressive Verstimmung,
kann darin ein Hinweis auf das Vorliegen einer larvierten Depression gesehen
werden.
Ist eine Depression anzunehmen, so muss
frühzeitig eine Behandlung mit geeigneten Antidepressiva (und nicht
mit Psychopharmaka vom Benzodiazepin-Typ) eingeleitet werden. Es hängt
von der Schwere der Depression und der Erfahrung des Therapeuten im Umgang
mit Depressiven ab, ob er die Behandlung selbst durchführen kann,
oder ob sie vom Facharzt übernommen werden sollte. Beim geringsten
Zweifel, insbesondere wenn eine deutliche Suizidalität erkennbar wird,
ist die psychiatrische Therapie anzustreben.
Es gibt eine Reihe allgemeiner Regeln
für
das ärztliche Gespräch mit Depressiven: Eine Entlastung
kann in erster Linie dadurch erreicht werden, dass der Arzt dem Patienten
signalisiert, dass er dessen Depression versteht. Meist
ohne
Wirkung ist der Versuch, den Patienten "zu trösten", da der Depressive
"trostlos" und damit auch untröstbar ist. Ebenso wirkungslos sind
alle vordergründigen und oberflächlichen Aufmunterungsversuche
("Spannen Sie am Wochenende mal richtig aus", "Reißen Sie sich kräftig
zusammen"). Der Depressive ist weder in der Lage, sich wirklich zu entspannen,
noch gelingt es ihm, durch Mobilisierung seiner Kräfte Mut und Antrieb
zu gewinnen. Das Sich-Zusammenreißen wird zum "Sichzusammenreißen"
im buchstäblichen Sinne, weil das Misslingen der Anstrengungen die
Depressivität noch weiter verstärkt. Auch Ablenkungsversuche
(Reisen, Urlaub, Kino- und Theaterbesuche) sind wenig nützlich. Ebenso
verfehlt sind alle "Schulterklopfmethoden" ("Das wird schon wieder werden"
usw.). Entscheidend ist, dass sich der Depressive mit seinen Symptomen
angenommen und verstanden fühlt. Der Hinweis, dass erfahrungsgemäß
Depressionen sich so auflösen können, wie sie gekommen sind,
kann entlastend wirken.
Gespräche nach dem Suizidversuch
Die Betreuung des Patienten nach einem Suizidversuch
erfolgt in der Regel im Allgemeinkrankenhaus. Die Realität sieht so
aus, dass sich die Versorgung meist auf die somatische Therapie ("Entgiftung")
beschränkt. Bei dieser Versorgungsform wird der Patient mit seiner
ungelösten Problematik wieder entlassen und noch zusätzlich belastet
durch den "Makel" des gescheiterten Selbstmordversuchs. Auch die Hinzuziehung
eines Konsiliarpsychiaters hat häufig nur die Funktion, Patienten
mit akuten Psychosen oder psychiatrisch dringlich behandlungsbedürftigen
Krankheitsbildern herauszufiltern. Die Mehrzahl der Suizidpatienten (9095%)
bleiben auch bei diesem System unzureichend versorgt. Kann ein sogenannter
Liaison-Psychiater
beigezogen
werden, der das medizinische Team im Umgang mit dem Suizidpatienten berät
und ggf. Sozialarbeiter, Psychologen und Theologen hinzuzieht, so kann
eine umfassende Versorgung des Suizidpatienten zustandekommen. Das System
des Liaison-Psychiaters ist jedoch meist an eine angeschlossene psychiatrische
Abteilung gebunden. Ganz selten stehen nach amerikanischem Muster konzipierte
spezialisierte Kriseninterventionseinheiten zur Verfügung. Mit anderen
Worten: Die Betreuung des Suizidpatienten im Krankenhaus wird in den meisten
Fällen von nicht speziell geschulten Ärzten durchgeführt.
Ihnen fallen im wesentlichen folgende Aufgaben zu (GOLL und SONNECK, 1980):
-
Herstellung einer Beziehung: effektives
Erstgespräch, Vermittlung von Präsenz, Verständnis, Hilfsbereitschaft
und Zuversicht, Entängstigung und Beruhigung.
-
Abschätzung des Zustands des Patienten,
des
Schweregrads der Problematik und der Suizidalität.
-
Klärung der eigenen Fähigkeiten
und
Möglichkeiten, dementsprechend weiterleiten an eine geeignetere Organisation
(aber kein "Wegschicken"!).
-
Erstellen eines Hilfsplans gemeinsam
mit dem Patienten, der möglichst viele Kurzetappen umfasst, da die
Ziele der Intervention kurzfristig realisierbar sein sollten. Diese Hilfe
zur Selbsthilfe wird über verschiedene Wege vermittelt: Der Patient
muss vom emotionalen Druck durch Aus- und Besprechen von Ängsten,
Schuldgefühlen, Aggressionen und Suizidgedanken entlastet werden.
Eine Distanzierung von der Krisensituation kann durch Reflexion des auslösenden
Ereignisses sowie der damit verbundenen Gefühle, Vorstellungen und
möglichen Konsequenzen angestrebt werden. Die Eigeninitiativen des
Patienten sollten gefördert werden. Die soziale Reintegration ist
rasch anzustreben.
-
Ein vorbereitender Verhaltensplan für
eventuelle neue Krisenanlässe ist auszuarbeiten.
Die Erfahrung hat gezeigt, dass dem Erstgespräch
nach
einem Suizidversuch eine entscheidende Rolle zukommt. Jedes Wort
und jede Reaktion, die ein erwachender Patient zuerst am Krankenbett erfährt,
kann für sein weiteres Schicksal bestimmend werden! Denn dieser Erstkontakt
stellt
aus der Sicht des Suizidpatienten die erste Antwort der Umwelt
auf
seinen Selbstmordversuch dar. Deshalb kann es für die weitere Verarbeitung
seiner Konflikte und seines gescheiterten Selbstmordversuchs entscheidend
sein, ob der Kranke auf freundliche Akzeptanz und Hilfsangebote oder auf
Ablehnung, Verurteilung oder indirekte Bestrafung stößt. Dazu
Hans Ludwig WEDLER: "Die Art und Qualität der ersten verbalen wie
nichtverbalen Kommunikation am Krankenbett entscheidet somit wesentlich
darüber, ob ein Patient wieder Vertrauen zu der Realität fassen
kann, aus der er flüchten wollte, und auch über seine
Bereitschaft, weitere Hilfe anzunehmen.
Ein Lächeln des Arztes und der Schwester, ein freundliches Wort -
das ist schon positive Krisenintervention."
Das Ziel der Krisenintervention nach
dem Selbstmordversuch ist die richtige Weichenstellung für
das weitere Leben. WEDLER nennt 7 Schritte im Umgang mit Suizidpatienten,
die der Krisenintervention dienen:
| 1. Schritt: |
frühzeitige Kontaktaufnahme (Wichtigkeit
des Erstgesprächs!);
Inhalt: "Ich bin bereit, dich zu akzeptieren." |
| 2. Schritt: |
Gelegenheit geben zum Sich-Aussprechen;
Inhalt: "Ich bin bereit, dir zuzuhören." |
| 3. Schritt: |
Wiederherstellung sozialer Beziehungen
(zu Pflegepersonal, Ärzten, Mitpatienten);
Inhalt: "Soziales Übungsfeld in neutraler
Atmosphäre." |
| 4. Schritt: |
Einzelgespräche, Analyse der psychosozialen
Situation und der Krisenentwicklung; Gespräch mit Bezugspersonen;
Paar-, Familiengespräche. |
| 5. Schritt: |
Weichenstellung zur Weiterbehandlung
und Nachsorge; Motivierung des Patienten; Vermittlung. |
| 6. Schritt: |
Versuch einer Einordnung des suizidalen
Verhaltens im psychosozialen Bezugssystem des Patienten (Metakommunikation). |
| 7. Schritt: |
Relativierung der eigenen Helferrolle. |
Diese Form der Krisenintervention ist ohne
einen gewissen Zeitaufwand nicht möglich. Nach Analysen von WEDLER
erfordert eine vollständige Krisenintervention im Durchschnitt 5 -
6 Einzelgespräche mit dem Patienten und 1 - 2 Gespräche mit Angehörigen.
Die Krisenintervention kann durch 2 psychologische
Begrenzungsfaktoren mehr oder minder stark erschwert werden
(M. PHILIPP):
Die Mehrzahl der Suizidpatienten auf internistischen
Intensivstationen durchlebt ein mehrstündiges bis mehrtägiges
Durchgangssyndrom
in
der Nachentgiftungsphase. Meist ist das Durchgangssyndrom diskret und beschränkt
sich auf leichte Störungen der Merkfähigkeit und auf eine affektive
Labilität. Dies bedeutet, dass Gespräche, Ratschläge und
Hinweise in der Nachentgiftungsphase nicht selten wegen dieser amnestischen
Komponente vergessen werden. Damit wird die Wichtigkeit
mehrfacher
Einzelgespräche
unterstrichen.
Eine weitere psychologische Barriere auf
der Intensivstation ist die Verdrängungs- und Verleugnungsneigung
des
Suizidpatienten. Sie wurzeln häufig in einer prämorbiden Fehlentwicklung
des Selbstwertsystems. Dieses äußert sich in einem überhöhten
Ich-Ideal und einer vermehrten Kränkbarkeit. Der fehlgeschlagene Suizidversuch
und das Ausgeliefertsein auf der Intensivstation wirken dann als zusätzliche
erhebliche Selbstwertkränkungen des Patienten, denen er durch Verleugnung
und Verdrängung zu begegnen versucht. Dies ist auch der Grund, warum
frühere Suizidversuche gerne (auch von den Angehörigen) verschwiegen
werden. Ausdruck dieser Verleugnungshaltung ist beispielsweise das starke
Drängen auf rasche Entlassung und die Ablehnung einer psychologischen
oder psychiatrischen Betreuung.
In der Gesprächsführung mit
Suizidpatienten ist es daher besonders wichtig, alle abwertenden Formulierungen
und kritischen Äußerungen zum Selbstmordversuch zu vermeiden.
Die Wichtigkeit dieser Grundeinstellung sollte auch den Angehörigen
klargemacht werden. Das Ziel der Gesprächsführung mit
Suizidanten ist neben der Aufarbeitung der Problematik die Stärkung
des gestörten Selbstwertgefühls. Dieses Ziel ist am ehesten durch
eine Grundeinstellung zu erreichen, die den Suizidanten ohne Vorbehalte
akzeptiert und ihm das Gefühl vermittelt, dass man bereit ist, ihn
in seiner Handlungsweise zu verstehen. M. PHILIPP: "Nicht das Ausreden
der Suizidabsichten und das Bagatellisieren der Probleme, sondern das Ernstnehmen
der subjektiven Erlebensweise des Suizidanten ist hilfreich."
Die meisten Lebenskrisen laufen in den
Phasen Schock, Reaktion, Bearbeitung und Neuorientierung ab
(CULLBERG, 1978). Der suizidale Patient befindet sich in der Phase des
Schocks. Das Wesen jeder Betreuung von Suizidpatienten lässt sich
daher auf eine Formel bringen: "Bezogen auf die Phasen der Krise ... steht
zum Zeitpunkt des Schocks die Präsenz im Vordergrund, das Da-Sein
und Zur-Seite-Stehen (die 'stellvertretende Hoffnung sein')" (G. SONNECK).
Linus
Geisler: Arzt und Patient - Begegnung im Gespräch. 3. erw. Auflage,
Frankfurt a. Main, 1992
©
Pharma Verlag Frankfurt
Autorisierte
Online-Veröffentlichung: Homepage Linus Geisler - www.linus-geisler.de
|